Συμπτώματα και θεραπεία του τετάνου στα παιδιά
Μία από τις πιο επικίνδυνες συνέπειες της μόλυνσης από τραύματα και εκδορές είναι ο τετάνος. Τόσο οι γονείς του όσο και οι γιατροί δικαίως τον φοβούνται. Και όλα αυτά επειδή ακόμη και με το σημερινό επίπεδο ανάπτυξης φαρμάκων για τετάνου, κανείς δεν είναι ασφαλισμένος. Σχετικά με το πώς ένα παιδί μπορεί να πάρει αυτή την ασθένεια και πώς να την θεραπεύσει, θα το πούμε σε αυτό το άρθρο.
Τι είναι αυτό;
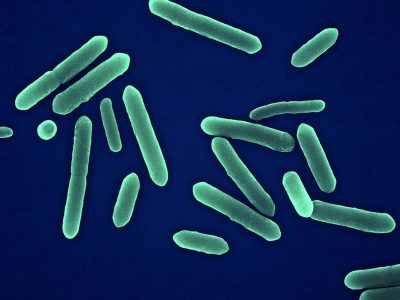
Ο τετάνος είναι μια σοβαρή μολυσματική ασθένεια, η οποία εμφανίζεται αποκλειστικά στην οξεία μορφή, η οποία εκφράζεται από σπασμούς, μυϊκή τάση και βλάβη στο κεντρικό νευρικό σύστημα. Μόνο μία ουσία μπορεί να προκαλέσει μια τέτοια κατάσταση - την εξωτοξίνη τετάνου, η οποία παράγει βακίλο τετάνου. Είναι ένα από τα πιο ισχυρά βακτηριακά δηλητήρια που είναι γνωστά στην επιστήμη σήμερα. Μόνο το Botox είναι πιο επικίνδυνο από αυτόν. Μόλις βρεθεί στο σώμα του παιδιού μέσω πληγών, το βακτήριο εκτριβής αρχίζει να παράγει αυτή την εξωτοξίνη σε μεγάλες ποσότητες.
Το ραβδί είναι ευκαιριακό. Όσο δεν υπάρχουν κατάλληλες συνθήκες για αυτό, δεν δημιουργεί κανένα κίνδυνο. Κανονικά, το βακτήριο βρίσκεται στα έντερα κάθε ανθρώπου και πολλών ζώων και εισέρχεται στο περιβάλλον με περιττώματα. Σε μεγάλες ποσότητες, το μικρόβιο του τετάνου βρίσκεται στο έδαφος στις αγροτικές περιοχές, όπου το επίπεδο ρύπανσης από τις μάζες κοπράνων για αντικειμενικούς λόγους είναι πολύ υψηλότερο. Στο έδαφος, στο νερό, σε διάφορα αντικείμενα, το ραβδί μπορεί να υπάρχει μόνο με τη μορφή σπορίων, αλλά με αυτή τη μορφή, ούτε το ηλιακό φως ούτε ο αέρας μπορεί να το σκοτώσει. Στη γη, για παράδειγμα, μπορεί να ζήσει σχεδόν έναν αιώνα, και σε αλμυρό νερό της θάλασσας - περισσότερο από μισό χρόνο.
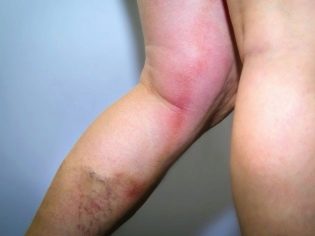
Το βακτήριο του τετάνου καθίσταται ενεργό και επικίνδυνο όταν απελευθερώνεται στο περιβάλλον όπου δεν υπάρχει οξυγόνο και η θερμοκρασία είναι πάνω από 37 μοίρες. Ιδανικός οικότοπος - βαθιά τραύματα, κοψίματα, εκδορές. Η τοξίνη, η οποία εκκρίνει ένα μικρόβιο, παραλύει τα κινητικά κύτταρα του κεντρικού νευρικού συστήματος.
Η ασθένεια είναι γνωστή από την αρχαιότητα. Ο μεγάλος γιατρός του Ιπποκράτης πέθανε από τον γιο του τετάνου. Η μελέτη της νόσου ξεκίνησε τον 19ο αιώνα, στη συνέχεια δημιουργήθηκε ο ορός αντι-τετάνου και στις αρχές του εικοστού αιώνα ήταν δυνατή η λήψη τοξοειδούς, που χρησιμοποιείται για την πρόληψη.
Όσο θερμότερο είναι το κλίμα στην περιοχή και όσο υψηλότερη είναι η υγρασία, τόσο περισσότερες περιπτώσεις τετάνου καταγράφονται εκεί. Δυστυχώς, η συντριπτική πλειοψηφία των περιπτώσεων εμφανίζεται στα νεογνά - περίπου 75-80%. Είναι μολυσμένα με ένα ραβδί μέσω της ομφαλικής πληγής. Στη δεύτερη θέση, παιδιά κάτω των 14 ετών, κυρίως αγόρια, επειδή τραυματίζονται πιο συχνά. Συχνότερα από άλλα, τα παιδιά που ζουν σε αγροτικές περιοχές υποφέρουν από τετάνου. Σε κίνδυνο - τα βρέφη ηλικίας από 3 έως 7 ετών, επειδή είναι τα πιο περιπετειώδη, ενεργά, συχνά τραυματίες, πτώση, βλάπτουν την ακεραιότητα του δέρματος.
Θνησιμότητα και προβολές
Η θνησιμότητα από τον τετάνο είναι υψηλή. Ακόμη και με το τρέχον επίπεδο ανάπτυξης της ιατρικής, είναι περίπου 25%. Και η επιστήμη δεν μπορεί να κάνει τίποτα γι 'αυτό λόγω της επιθετικότητας του βακτηριδίου - η εξωτοξίνη προκαλεί μάλλον γρήγορα παράλυση της καρδιάς, ανακοπή του αναπνευστικού συστήματος, σοβαρή και ταχέως αναπτυσσόμενη πνευμονία και σηψαιμία.
Η θνησιμότητα μεταξύ μη εμβολιασμένων παιδιών φτάνει το 80%. Στα νεογέννητα, η θνησιμότητα είναι ακόμη υψηλότερη - έως 95-97%.
Οι προβολές για το μέλλον μετά την πάθηση του τετάνου εξαρτώνται από τις παθολογικές αλλαγές που προκαλούνται από την τοξίνη στο σώμα. Οι πιο «αβλαβείς» συνέπειες είναι η βρογχίτιδα, οι διαστρέμματα και τα κατάγματα των οστών που μπορεί να εμφανιστούν κατά τη διάρκεια της οξείας περιόδου.Τα πιο δύσκολα με αμφίβολες προβλέψεις είναι το πνευμονικό οίδημα, οι ρωγμές των μυών και των τενόντων, τα δάκρυα των οστών από τα οστά, η θρόμβωση των φλεβών. Ύστερες επιπλοκές - νωτιαία παραμόρφωση, παράλυση των νεύρων του προσώπου.
Μετά από μια ασθένεια, ένα παιδί μπορεί να αρχίσει να πηγαίνει στο σχολείο ή στο νηπιαγωγείο μόνο μετά από 2 μήνες, είναι ακριβώς πόσο καιρό χρειάζεται για να ανακάμψει ο οργανισμός μετά τον τετάνο. Εγγεγραμμένος σε νευρολόγο, θα παραμείνει τουλάχιστον 2 χρόνια αν δεν υπάρχουν σημαντικές επιπλοκές.
Αιτίες και μηχανισμός εμφάνισης
Ο βακίλος τετάνου είναι ευρέως διαδεδομένος, ώστε να μπορείτε να τον πάρετε οπουδήποτε. Δεν εξαρτάται από την υγιεινή ούτε από την κατάσταση της ασυλίας. Εάν ένα μικρόβιο έχει διεισδύσει σε ένα τραύμα, ειδικά σε μια βαθιά πληγή, τότε αρκετά γρήγορα αρχίζει να παράγει μια τοξίνη. Το δηλητήριο εξαπλώνεται μέσω του σώματος μέσω της κυκλοφορίας του αίματος και επηρεάζει το νωτιαίο και μυελό, αλλά όχι εντελώς, αλλά επιλεκτικά μόνο παρεμβαλλόμενους νευρώνες των αντανακλαστικών τόξων.
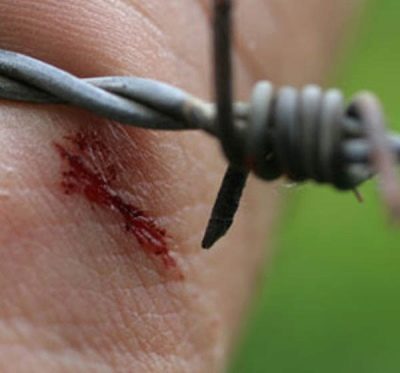
Οι πιο επικίνδυνες είναι οι βαθιές και τραυματισμένες πληγές που δεν μπορούσαν να αντιμετωπιστούν εγκαίρως. Ένα παιδί μπορεί να πάρει τέτοια τραύματα στα πόδια και τα χέρια όταν πέφτει, μετά από μια περικοπή, κατά τη διάρκεια ενός ανοικτού θραύσματος. Η περίοδος επώασης είναι περίπου 8 ημέρες για βρέφη και έως 25 ημέρες για μεγαλύτερα παιδιά. Όσο μακρύτερα η πληγή από τον εγκέφαλο και το νωτιαίο μυελό, τόσο μεγαλύτερη είναι η επώαση και η ευκολότερη ροή. Στα νεογέννητα, η περίοδος επώασης μπορεί να διαρκέσει από αρκετές ώρες έως 14 ημέρες.
Συμπτώματα
Πριν από την έναρξη της νόσου, εμφανίζονται μερικές φορές τα πρώτα σημάδια του μελλοντικού τετάνου. Οι μύες στην περιοχή του τραυματισμού μπορεί να αρχίσουν να τρέμουν, να πνιγούν αυθόρμητα. Υπάρχει πονοκέφαλος, το παιδί αρχίζει να χαστίζει, ο λαιμός μπορεί να πονάει, ο ύπνος και η όρεξη διαταράσσονται.
Η πρώτη φάση της νόσου διαρκεί μέχρι δύο ημέρες. Όλα ξεκινούν με τραυματισμούς στην περιοχή του τραυματισμού. Η ίδια η περικοπή, παρεμπιπτόντως, μπορεί ήδη να επουλωθεί, να θεραπευτεί. Μετά από λίγες ώρες - το μέγιστο, μια μέρα, το παιδί εκδηλώνει την λεγόμενη τρισίσθηση - ένταση και κράμπες των μυών της μάσησης. Γίνεται δύσκολο για το παιδί να κλείσει το στόμα. Σε ορισμένες περιπτώσεις, δεν μπορεί να ανοιχτεί, επειδή η κράμπα σφίγγει τις σιαγόνες σε κλειστή κατάσταση.
Πόσο δύσκολη είναι η κύρια φάση της νόσου εξαρτάται από το αν το παιδί έχει εμβολιασμούς με τετάνου ή όχι και πόσο γρήγορα οι γονείς πήγαν στον γιατρό και το μωρό ήταν σε θέση να λάβει επείγουσα βοήθεια. Κατά μέσο όρο το ύψος διαρκεί 10-12 ημέρες, σε ορισμένες περιπτώσεις μέχρι τρεις εβδομάδες.
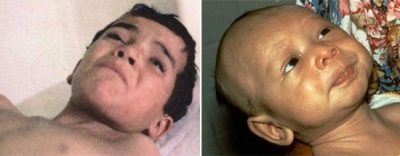
Το αποκαλούμενο σαρδόνιο χαμόγελο εμφανίζεται στο πρόσωπο ενός παιδιού λόγω συστολής των μυών - το στόμα είναι τεντωμένο, τα φρύδια υψώνονται, όπως όταν γελούν και κλαίνε. Μια τέτοια μιμητική "μάσκα" εκφράζει μεγάλη δυστυχία. Στη συνέχεια αναπτύσσεται μια σπαστική εικόνα των μυών της πλάτης, των χεριών και των ποδιών.
Η κατάποση είναι δύσκολη λόγω του γεγονότος ότι ο σπασμός μειώνει τους μυς του λάρυγγα, αυξάνεται ο ινιακός τόνος. Οι ώμοι, η πλάτη, η κοιλιά γίνονται δύσκαμπτοι, τεταμένες. Σε σοβαρές περιπτώσεις, ολόκληρο το σώμα μειώνεται σε ένα οδυνηρό σπασμό, η δυνατότητα κίνησης διατηρείται μόνο στα χέρια και τα πόδια. Οι επιληπτικές κρίσεις διαρκούν από λίγα δευτερόλεπτα έως λίγα λεπτά. Ο σοβαρός τετάνος συνοδεύεται από σχεδόν συνεχή σπασμό.
Η επίθεση μπορεί να ξεκινήσει αυθόρμητα, και μπορεί να προκληθεί από ένα σκληρό φως, τη φωνή ενός προσώπου, έναν απρόσμενο ήχο. Σε απάντηση σε ένα τέτοιο εξωτερικό ερεθιστικό, το πρόσωπο του μωρού γίνεται μπλε, «φουσκώνει», τα μάτια φαίνονται διογκωμένα, η εφίδρωση αυξάνεται. Το θέτει ότι ένα παιδί μπορεί να πάρει μια προσαρμογή είναι ποικίλη. Τις περισσότερες φορές, καμάρες σε τόξο, στηριζόμενος στο κρεβάτι μόνο στα τακούνια και στο πίσω μέρος του κεφαλιού του. Τα παιδιά συνήθως δεν χάνουν συνείδηση. Στη διαδικασία της ανάκαμψης, οι σπασμοί σταδιακά υποχωρούν, οι σπασμοί γίνονται πιο σπάνιες, συντομότερες, μέχρι να σταματήσουν τελείως. Είναι κατά τη διάρκεια αυτής της περιόδου αποκατάστασης ότι μπορούν να αναπτυχθούν διάφορες επιπλοκές.
Ο τετάνος είναι λιγότερο επικίνδυνος για ένα εμβολιασμένο παιδί · σε περίπτωση μόλυνσης, αναπτύσσεται μόνο μια τοπική μορφή της νόσου, όπου οι σπασμοί και οι σπασμοί δεν επηρεάζουν ολόκληρο το σώμα, αλλά παρατηρούνται μόνο στο προσβεβλημένο άκρο ή σε άλλο μέρος του σώματος. Συχνά, ένας τέτοιος τετάνος εξακολουθεί να γίνεται κοινός. Σε βρέφη και νεογνά, η νόσος είναι γενικής φύσης.
Πάντα οξεία φάση συνοδεύεται από διαταραχές του ύπνου μέχρι την πλήρη αϋπνία, καθώς και υψηλή θερμοκρασία.
Σοβαρότητα της νόσου
Σε ήπια μορφή, όλα τα παραπάνω συμπτώματα εκφράζονται μετρίως, η θερμοκρασία είναι 37,0-37,9 μοίρες. Η περίοδος επώασης έχει μακρά περίοδο (περίπου 3 εβδομάδες), οι κρίσεις είναι ήπιες.
Η μέτρια σοβαρότητα χαρακτηρίζεται από σπασμούς, οι οποίες επαναλαμβάνονται αρκετές φορές την ημέρα. Η περίοδος επώασης (μετά από τραυματισμό ή τραυματισμό) είναι περίπου δύο εβδομάδες. Θερμοκρασία σώματος - από 38,0 μοίρες. Τα συμπτώματα αναπτύσσονται γρήγορα, σε 3-4 ημέρες.
Σοβαρό τετάνου που χαρακτηρίζονται από έντονες και συχνές επιληπτικές κρίσεις, αίσθημα παλμών, βαριά εφίδρωση και σάλιο. Η θερμοκρασία είναι πολύ υψηλή (από 38,5 έως 40,0 μοίρες), η περίοδος επώασης ήταν περίπου 7-10 ημέρες. Οι μύες είναι σε αυξημένο τόνο ακόμη και σε διαστήματα μεταξύ επιθέσεων σπασμών. Οι επιληπτικές κρίσεις επαναλαμβάνονται περισσότερο από 10 φορές την ημέρα.
Πολύ σοβαρό τετάνου - αυτή είναι μια κρίσιμη κατάσταση στην οποία οι σπασμοί είναι σταθερές, σχεδόν χωρίς διακοπή, η θερμοκρασία είναι σε ύψος 40,0 βαθμούς και υψηλότερη, αναπνοή αυξάνεται, το παιδί ιδρώνει έντονα. Σε επιθέσεις, το δέρμα γίνεται μπλε, το μωρό βιώνει αναπνευστική ανεπάρκεια. Η περίοδος επώασης από τη στιγμή της βλάβης στην ανάπτυξη των πρώτων σημείων δεν υπερβαίνει τις 7 ημέρες, όλα τα συμπτώματα αναπτύσσονται σε λίγες ώρες, και μερικές φορές με την ταχύτητα του κεραυνού.
Διαγνωστικά
Όταν ο υψηλός πυρετός και το σύνδρομο σπασμών, χαρακτηριστικές συσπάσεις των μυών του προσώπου, με δυσκολία στην κατάποση σε βρέφη, οι γονείς πρέπει να καλέσουν αμέσως ένα ασθενοφόρο. Οι γιατροί αξιολογούν τον τύπο και τη δύναμη των σπασμών, μετρούν τη θερμοκρασία του παιδιού και τον μεταφέρουν στο νοσοκομείο. Μερικές φορές, η διάγνωση απαιτεί τη λήψη εγκεφαλονωτιαίου υγρού για ανάλυση για να διακρίνει σπασμούς του τετάνου από σύνδρομο σπασμών που συνοδεύει μηνιγγίτιδα και κάποιες κρανιακές κακώσεις.
Θεραπεία
Το τετάνου δεν θεραπεύεται ποτέ στο σπίτι. Το παιδί θα πρέπει να νοσηλευτεί αμέσως σε νοσοκομείο μολυσματικών ασθενειών, όπου θα λάβει επείγουσα βοήθεια και θα παρακολουθείται στενά για κάθε επόμενη φάση της ασθένειας.
Η θεραπεία περιλαμβάνει αρκετά σημαντικά σημεία:
- Το τραύμα, ακόμα και αν έχει ήδη επουλωθεί, απαιτεί επείγον άνοιγμα και επεξεργασία, ώστε να εξασφαλιστεί η πρόσβαση του οξυγόνου μέσα στο τραύμα έτσι ώστε να μπορεί να πεθάνει ο παθογόνος οργανισμός.
Για την απόρριψη της τοξίνης, η οποία έχει καταστρεπτική επίδραση στο κεντρικό νευρικό σύστημα του παιδιού, χορηγείται ορός τοξοειδούς τετάνου.
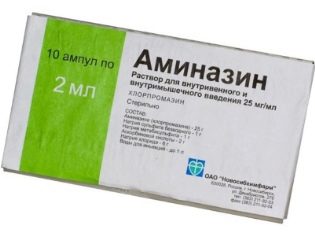
Το παιδί λαμβάνει φάρμακα που χαλαρώνουν όλες τις μυϊκές ομάδες, χαλαρωτικά Aminazin, Seduxen και άλλα.
Ο άρρωστος τοποθετείται σε ξεχωριστό σκιασμένο κιβώτιο με απομόνωση θορύβου, προκειμένου να αποφευχθούν οι εξωτερικές επιρροές και η πρόκληση του σπαστικού συνδρόμου.
Εάν η εξωτοξίνη έχει ήδη βλάψει σημαντικά όργανα και συστήματα, διεξάγετε ενέργειες αναζωογόνησης - υποστηρίξτε τεχνητά τον αερισμό των πνευμόνων, παρακολουθήστε το έργο της καρδιάς.
Σύμφωνα με την κατάσταση, επιλύουν το ζήτημα της διατροφής. Λόγω ενός ισχυρού σπασμού, είναι δύσκολο για ένα παιδί να τρώει, μερικές φορές είναι εξαιρετικά δύσκολο να τρώμε ένα μωρό ακόμα και μέσω ενός σωλήνα ή ενδοφλεβίως. Ανάλογα με τη συχνότητα των επιθέσεων, τη φύση των σπασμών, επιλέξτε την καλύτερη επιλογή για τη διατροφή υγρών τροφίμων. Συνήθως, ένας καθετήρας εισάγεται μετά από προκαταρκτική ένεση μυοχαλαρωτικών φαρμάκων.
Εάν υπάρχουν επιπλοκές, αντιμετωπίστε ξεχωριστά. Στο νοσοκομείο, το παιδί μπορεί να περάσει από 30 έως 90 ημέρες.
Πρόληψη
Οι υποψήφιες μητέρες δεν πρέπει να εξετάσουν καν την επιλογή της γέννησης στο σπίτι. Όποια και αν είναι οι πεποιθήσεις μιας γυναίκας και των μελών της οικογένειάς της, η υγεία του παιδιού είναι πιο σημαντική.Είναι κατά τη διάρκεια των εγχώριων παραδόσεων που λαμβάνουν χώρα απουσία στειρότητας χρησιμοποιώντας ακατέργαστα και μη αποστειρωμένα εργαλεία κοπής, την υψηλότερη πιθανότητα μόλυνσης του νεογέννητου με βακίλο τετάνου.
Όλοι οι τραυματισμοί και οι τραυματισμοί που λαμβάνει ένα παιδί στη διαδικασία της ενεργούς γνώσης αυτού του κόσμου, πρέπει να υποβάλλονται σε έγκαιρη επεξεργασία. Για το σκοπό αυτό, χρησιμοποιούνται αντισηπτικά, όλα τα ξένα αντικείμενα, τα σωματίδια του εδάφους απομακρύνονται από το τραύμα. Δεν αξίζει πάντα να το κάνετε μόνοι σας, είναι προτιμότερο να συμβουλευτείτε έναν γιατρό και να κάνετε μια κύρια χειρουργική θεραπεία της πληγής. Αυτό είναι αρκετά αρκετό για να αποτρέψει την ανάπτυξη ενός σπορίου τετράνου. Ωστόσο, ακόμη και η έγκαιρη θεραπεία της πληγής δεν προστατεύει πάντα το παιδί από την ανάπτυξη της νόσου.
Κατά τη διάρκεια της βόλτας, θα πρέπει να παρακολουθείτε προσεκτικά ότι το παιδί δεν προσεγγίζει αδέσποτα ζώα, ειδικά σκυλιά. Τα δαγκώματα τους συχνά συνοδεύονται από μόλυνση με βακτήρια τετάνου.
Η αποτελεσματικότερη πρόληψη είναι ο εμβολιασμός. Ο εμβολιασμός περιλαμβάνεται στο πρόγραμμα του Εθνικού Προληπτικού Ημερολογίου Εμβολιασμού και θεωρείται προγραμματισμένος. Πρόκειται για το ίδιο εμβόλιο DTP, το οποίο, εκτός από το συστατικό του κοκκύτη και της διφθερίτιδας, περιλαμβάνει το τοξοειδές του τετάνου. Τα παιδιά μετά την ηλικία των 4 ετών εμβολιάζονται χωρίς το συστατικό του κοκκύτη του εμβολίου ADS.
Οι ενήλικες κάνουν επαναληπτικό εμβόλιο κατά προτίμηση μία φορά κάθε 10 χρόνια. Τα παιδιά λαμβάνουν τον πρώτο εμβολιασμό σε 3 μήνες, στη συνέχεια σε 4,5 μήνες και μισό χρόνο. Ο εμβολιασμός συνταγογραφείται για ένα και ενάμιση έτος, υπό τον όρο ότι το παιδί εμβολιάστηκε σύμφωνα με το πρόγραμμα σε ακριβώς 3 μήνες. Εάν για κάποιο λόγο χορηγήθηκαν εμβόλια αργότερα, υπολογίζονται 12 μήνες για να καθοριστεί ο χρόνος επαναληπτικότητας από τον τρίτο εμβολιασμό. Οι ακόλουθες εκ νέου εμβολιασμοί πραγματοποιούνται για παιδιά ηλικίας 7 ετών και ηλικίας 14 ετών.
Οι γονείς που κατηγορούν κατηγορηματικά τους εμβολιασμούς γενικότερα και το DTP ειδικότερα θα πρέπει να είναι ιδιαίτερα προσεκτικοί, διότι τα μη εμβολιασμένα παιδιά έχουν μεγαλύτερο κίνδυνο να μολυνθούν από τετάνου και η σοβαρότητα της πορείας της νόσου είναι πάντα μεγαλύτερη από ότι σε παιδιά που έχουν εμβολιαστεί.
Μερικές φορές υπάρχει ανάγκη πρόληψης έκτακτης ανάγκης. Η συμπεριφορά της και τα εμβολιασμένα και μη εμβολιασμένα παιδιά στις ακόλουθες περιπτώσεις:
τραυματισμοί με παραβίαση της ακεραιότητας του δέρματος (κοψίματα, σχισίματα, βαθιά θραύσματα, σοβαρές εκδορές).
δεύτερου, τρίτου και τέταρτου βαθμού εγκαύματα - θερμικά, χημικά και άλλα.
διεισδυτικά τραύματα της γαστρεντερικής οδού.
μακρόστενα καρβουνάκια, σοβαρή φουρουλκίαση, γάγγραινα.
δαγκώματα ζώων.
Σε όλες αυτές τις περιπτώσεις, το παιδί λαμβάνει δόση ανατοξίνης τετάνου προκειμένου να αποφευχθεί η εμφάνιση σοβαρής μολυσματικής νόσου.
Η κύρια πρόληψη του τετάνου - η τήρηση του χρονοδιαγράμματος του εμβολιασμού, που πρέπει να αναφέρεται από τον παιδίατρο σε κάθε επόμενη επίσκεψη στο γραφείο του γιατρού.
Ωστόσο, τα τραύματα και οι βαθιές βλάβες δεν θα πρέπει να καταστρέφονται με ιώδιο στο σπίτι, είναι καλύτερο να παραδοθεί το παιδί σε οποιοδήποτε δωμάτιο έκτακτης ανάγκης, όπου δεν θα αντιμετωπιστεί μόνο σωστά για τη βλάβη, αλλά θα πρέπει να του χορηγηθεί πρόληψη έκτακτης ανάγκης με την έγχυση ανατοξίνης τετάνου.
Σχετικά με το επικίνδυνο τετάνου, δείτε το παρακάτω βίντεο.