Η επίδραση της εξωσωματικής γονιμοποίησης στην υγεία των γυναικών: όλα τα υπέρ και τα κατά
Η εξωσωματική γονιμοποίηση επιτρέπει σε στείρα ζευγάρια να γίνουν ευτυχισμένοι γονείς Η γονιμοποίηση in vitro είναι ένα από τα μεγαλύτερα επιτεύγματα της σύγχρονης ιατρικής, όμως, όπως και σε οποιαδήποτε μέθοδο που περιλαμβάνει την ανθρώπινη παρέμβαση σε φυσικές διαδικασίες, η εξωσωματική γονιμοποίηση έχει τους κινδύνους και τους κινδύνους της. Θα μιλήσουμε για τα αποτελέσματα της εξωσωματικής γονιμοποίησης στην υγεία των γυναικών σε αυτό το άρθρο, σταθμίζοντας τα υπέρ και τα κατά.
Η ουσία της διαδικασίας
Η ουσία της in vitro γονιμοποίησης είναι ότι οι γιατροί βοηθούν να δημιουργήσουν το πιο σημαντικό πράγμα - τη συνάντηση των αυγών και του σπέρματος. Σε ορισμένες μορφές στειρότητας, αυτή η διαδικασία είναι το μεγαλύτερο πρόβλημα για τους συζύγους. Με την παρεμπόδιση των σαλπίγγων στις γυναίκες, με αποτυχίες στον εμμηνορροϊκό κύκλο της, αν δεν εμφανιστεί ωορρηξία, είναι αδύνατη η ανεξάρτητη σύλληψη. Εάν ένας άνθρωπος έχει πολύ λίγα κινητικά σπερματοζωάρια ή ο συνολικός αριθμός των σπερματοζωαρίων είναι σημαντικά μειωμένος, η εξωσωματική γονιμοποίηση έρχεται επίσης στη διάσωση.
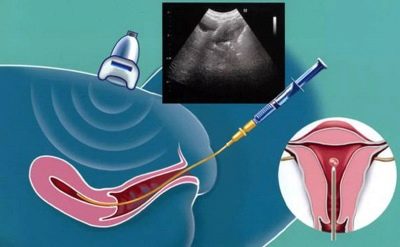
Πρώτον, η γυναίκα υφίσταται διέγερση των ωοθηκών. Με ένα φυσιολογικό κύκλο την ημέρα της ωορρηξίας, μόνο ένα αυγό αφήνει το ωοθυλάκιο, σπάνια δύο. Η διέγερση με ορμονικά φάρμακα βοηθά τους γιατρούς να πάρουν αρκετά ώριμα αυγά για να αυξήσουν τις πιθανότητες γονιμοποίησης και την επιτυχή εγκυμοσύνη.
Η διέγερση πραγματοποιείται στο πρώτο μισό του εμμηνορροϊκού κύκλου. Οι γιατροί παρακολουθούν την ωρίμανση των ωοθυλακίων με υπερήχους. Όταν τα αυγά ωριμάσουν επαρκώς, η γυναίκα υφίσταται παρακέντηση των ωοθηκών υπό γενική αναισθησία ή τοπική αναισθησία.
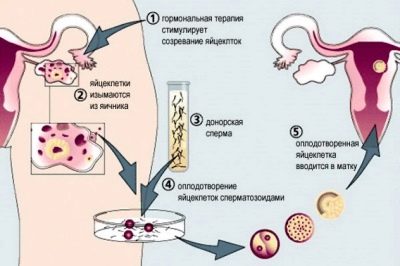
Τα αυγά που προκύπτουν γονιμοποιούνται στο εργαστήριο και όχι στο σάλπιγγα, όπως συμβαίνει με τη φυσική σύλληψη. Διαφορετικά, η διαδικασία δεν είναι πολύ διαφορετική - τα σπερματοζωάρια βρίσκονται στο ίδιο θρεπτικό μέσο με τα αυγά, με αποτέλεσμα τη γονιμοποίηση - και μετά από μερικές ημέρες, οι γιατροί μπορούν να πούμε με βεβαιότητα πόσα έμβρυα καλής ποιότητας έχουν λάβει.
Στη μήτρα, φυτεύεται μια γυναίκα 2, λιγότερο συχνά 3 έμβρυα. Τα υπόλοιπα, αν υπάρχουν, μπορούν να παγώσουν και να παραμείνουν στη cryobank μέχρι την επόμενη προσπάθεια, αν αυτή τη φορά δεν γίνει η εγκυμοσύνη.
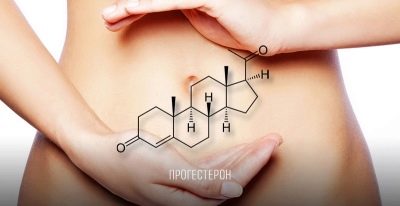
Για να διατηρηθεί ένα κατάλληλο ορμονικό υπόβαθρο κατά το δεύτερο μισό του κύκλου, μια γυναίκα μπορεί να λάβει άλλες ορμόνες. Εάν στη διαδικασία διέγερσης χρησιμοποιούνται ωοθυλακιοτρόπες ορμόνες, τότε στη διαδικασία αναμονής εμφύτευσης εμφυτευμένων εμβρύων, μια γυναίκα συνταγογραφείται με προγεστερόνη, καθώς αυτή η ορμόνη βοηθά στη διατήρηση της εγκυμοσύνης, για την προετοιμασία του ενδομητρίου της μήτρας για εμφύτευση. Η προγεστερόνη επίσης εν μέρει καταστέλλει την ασυλία της μελλοντικής μητέρας έτσι ώστε τα έμβρυα να μην απορριφθούν ως ξένοι.
Μερικές φορές η IVF εκτελείται στον φυσικό κύκλο χωρίς προηγούμενη διέγερση με ορμόνες. Ταυτόχρονα, οι γιατροί λαμβάνουν ένα, το πολύ δύο αυγά, και μετά τη γονιμοποίηση μεταφέρουν έμβρυα στη μήτρα. Το δεύτερο μισό του κύκλου λαμβάνει χώρα χωρίς υποστήριξη φαρμάκων. Φυσικά, η αποτελεσματικότητα αυτού του τύπου εξωσωματικής γονιμοποίησης είναι σημαντικά χαμηλότερη από την αποτελεσματικότητα στον διεγερμένο κύκλο.
Συχνά αυτή η μέθοδος χρησιμοποιείται εάν η επιτυχία δεν επιτεύχθηκε στο πρώτο διεγερμένο πρωτόκολλο και τα κατεψυγμένα αυγά ή τα κρυοσυντηρημένα έμβρυα παρέμειναν στην cryobank, κατάλληλα για μεταφορά σε έναν νέο κύκλο.
Η εξωσωματική γονιμοποίηση μπορεί επίσης να πραγματοποιηθεί με τη χρήση ωαρίων και εμβρύων δότη, σπέρματος δότη, αλλά αυτοί οι τύποι τεχνητής γονιμοποίησης προχωρούν χωρίς σημαντικό πρόσθετο φορτίο στο θηλυκό σώμα, μία από τις μεθόδους που περιγράφηκαν παραπάνω, είτε στον διεγερμένο κύκλο είτε στον φυσικό κύκλο.
Επιπλέον, η παρακέντηση της IVF μπορεί να είναι μακρά και βραχεία. Για πολύ καιρό, οι γιατροί προκαλούν τεχνητή εμμηνόπαυση - καταστέλλουν την ωορρηκτική δραστηριότητα για αρκετούς μήνες. Μετά την κατάργηση των ορμονών ξεκινήσει η προετοιμασία των ωοθηκών σε υπερεκβολία και συλλογή αυγών. Στο σύντομο πρωτόκολλο, δεν δημιουργείται τεχνητή εμμηνόπαυση.
Η επιλογή του τύπου και της φύσης του πρωτοκόλλου είναι το καθήκον του γιατρού, το οποίο βασίζεται στην κατάσταση της υγείας της γυναίκας, στην ιστορία της, στις αιτίες της υπογονιμότητας, εάν εντοπίζονται, και σε εργαστηριακά δεδομένα.
Αρνητικές επιπτώσεις
Θεωρητικά, αρνητικές συνέπειες για την υγεία των γυναικών μπορεί να συμβούν σε οποιοδήποτε στάδιο της in vitro γονιμοποίησης. Δεν είναι απαραίτητο να έρχονται, αλλά κάθε γυναίκα που αποφασίζει για πιθανή εξωσωματική γονιμοποίηση πρέπει να γνωρίζει τις δυνατότητές της.
Το πρώτο είναι να εξετάσει το αποτέλεσμα της ορμονικής διέγερσης πριν από την ωορρηξία. Σε ένα μακρύ πρωτόκολλο, μια γυναίκα μπορεί να νιώσει όλα αυτά που αισθάνεται το δίκαιο φύλο όταν εισέρχεται στην πραγματική κορύφωση - το αίσθημα παλίρροιας, έντονους πονοκεφάλους, μεταβολές της διάθεσης, ευερεθιστότητα, δάκρυα. Συχνά υπάρχει ναυτία και έμετος.
Πρέπει να σημειωθεί ότι όχι όλες οι γυναίκες έχουν εμφανή συμπτώματα εμμηνόπαυσης, μερικές φορές εξομαλύνονται και η ορμονική προετοιμασία για εξωσωματική γονιμοποίηση είναι πιο «ομοιόμορφη».
Η διέγερση των ωοθηκών, η οποία εμφανίζεται περαιτέρω, σύμφωνα με την ακολουθία της διαδικασίας, μπορεί να είναι αρκετά επικίνδυνη. Απαιτεί από τον θεράποντα ιατρό μεγάλη εμπειρία και ατομική προσέγγιση στον υπολογισμό των δόσεων των ορμονών, το σχήμα της λήψης τους. Η όλη διαδικασία ωρίμανσης των ωοθυλακίων θα πρέπει να παρακολουθείται προσεκτικά. Απαιτείται συνεχής αξιολόγηση της απόκρισης των ωοθηκών σε ορμόνες. Σύμφωνα με τους γιατρούς, αυτό το στάδιο συχνά βλάπτει το γυναικείο σώμα.
Η πιο επικίνδυνη συνέπεια είναι το σύνδρομο υπερδιέγερσης των ωοθηκών, στο οποίο οι γυναίκες παρουσιάζουν σοβαρό κατώτερο κοιλιακό άλγος, φούσκωμα, ναυτία και έμετο. Η υπερδιέγερση μπορεί να προκαλέσει πρόωρη εξάντληση των ωοθηκών. Συχνά μια γυναίκα ανακάμπτει πολύ σε σύντομο χρονικό διάστημα. Έχει νευρικές αναλύσεις.
Η πιθανότητα μιας αρνητικής επίδρασης των ορμονών είναι η υψηλότερη, οι πιο διεγερμένες προσπάθειες εξωσωματικής γονιμοποίησης γίνονται από τον ασθενή. Γι 'αυτό συνιστάται να κάνετε όχι περισσότερο από 5-6 IVF με διέγερση. Συνιστάται να παγώσουν τα αυγά και τα έμβρυα για να μην καταφεύγουν σε ορμονική διέγερση σε κάθε πρωτόκολλο.
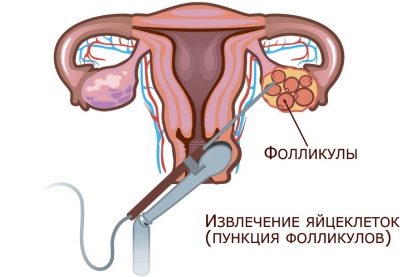
Το επόμενο στάδιο, το οποίο μπορεί να είναι επικίνδυνο για τη γυναίκα, είναι παρακέντηση. Η συλλογή ώριμων αυγών πραγματοποιείται σε κλινικό περιβάλλον με τοπική ή γενική αναισθησία. Σε οπίσθιο τοίχωμα του κόλπου γίνεται παρακέντηση, μετά το οποίο τα θυλακικά περιεχόμενα με τα ωοκύτταρα που υπάρχουν σε αυτό απορροφώνται από την ωοθήκη με μια λεπτή βελόνα. Η ίδια η διαδικασία, εάν πραγματοποιηθεί σωστά υπό στείρες συνθήκες, συνήθως δεν προκαλεί επιπλοκές. Αλλά μετά από αυτό μπορεί να υπάρχει πόνος στην κάτω κοιλιακή χώρα και στο κάτω μέρος της πλάτης, ελαφρά ναυτία και αδιαθεσία για αρκετές ημέρες μετά τη διαδικασία.
Σε γενικές γραμμές, αυτό το στάδιο θεωρείται ένα από τα ασφαλέστερα. Σύμφωνα με τις ιατρικές στατιστικές, οι επιπλοκές της παρακέντησης εμφανίζονται μόνο στο 0,1% των περιπτώσεων εξωσωματικής γονιμοποίησης. Συνήθως συνδέονται με την παραβίαση από το ιατρικό προσωπικό των απαιτήσεων για εργαλεία επεξεργασίας και την προσθήκη μόλυνσης κατά την εισαγωγή ενός σωληνίσκου.
Το τελευταίο στάδιο της IVF - εμβρυομεταφορά. Αυτό είναι το πιο δύσκολο από όλα τα στάδια.Αλλά η πιθανότητα επιπλοκών με αυτό είναι ελάχιστη. Μόνο στο 0,2% των γυναικών καταγράφονται μικρές αιμορραγίες μετά τη μεταφορά γονιμοποιημένων αυγών. Οι φυσιολογικώς επαγόμενες κηλίδες μετά τη μεταφορά θεωρούνται φυσιολογικές για δύο εβδομάδες μετά τη μεταφορά εμβρύου στην κοιλότητα της μήτρας.
Στο στάδιο της επακόλουθης ορμονικής θεραπείας στον διεγερμένο κύκλο, ο σκοπός του οποίου είναι η υποστήριξη της εμφύτευσης και η ανάπτυξη της εγκυμοσύνης, οι επιπλοκές είναι δυνατές μόνο με τη μορφή απουσίας εμφύτευσης ή αποκόλλησης του ωαρίου, αν κατάφερε ακόμη να συνδεθεί με το λειτουργικό στρώμα της μήτρας. Αυτό μπορεί να συμβεί αν ο γιατρός επιλέξει την εσφαλμένη δοσολογία της προγεστερόνης και των παραγώγων της. Εάν αυτή η ορμόνη στο σώμα μιας γυναίκας δεν είναι αρκετή, η εγκυμοσύνη δεν μπορεί να αναπτυχθεί.
Μια άλλη συνέπεια της εξωσωματικής γονιμοποίησης, η οποία δεν είναι όλοι οι γυναίκες - η πιθανότητα πολλαπλής εγκυμοσύνης. Σε 45-60% των περιπτώσεων, όταν φυτεύονται δύο ή περισσότερα έμβρυα, τουλάχιστον δύο από αυτά θα επιβιώσουν.
Πηγαίνοντας στην εξωσωματική γονιμοποίηση, πρέπει να απαντήσετε ειλικρινά στο ερώτημα εάν είστε έτοιμοι για τη γέννηση όχι ενός, αλλά δύο ή τριών μωρών. Εάν η απάντηση είναι ναι, τότε μπορούμε να προχωρήσουμε με ασφάλεια στη διαδικασία. Αν η απάντηση είναι αρνητική, θα πρέπει σίγουρα να συζητήσετε με τον γιατρό τη δυνατότητα αναφύτευσης μόνο ενός γονιμοποιημένου αυγού, αλλά προετοιμαστείτε για το γεγονός ότι μπορεί να υπάρχουν αρκετά πρωτόκολλα, επειδή το προβλεπόμενο αποτέλεσμα θα μειωθεί επίσης κατά το ήμισυ.
Μακροπρόθεσμες επιπτώσεις
Υπάρχει η αντίληψη ότι η εγκυμοσύνη στις γυναίκες μετά την επιτυχή εξωσωματική γονιμοποίηση είναι πιο δύσκολη, με επιπλοκές και παθολογίες. Υπάρχει κάποια αλήθεια σε αυτό. Τα μειονεκτήματα των αναπαραγωγικών τεχνολογιών είναι ότι «εξαναγκάζουν» έναν οργανισμό να μείνει έγκυος, κάτι που δεν θα το κάνει καθόλου.
Είναι φυσικό ο οργανισμός σε κάθε ευκαιρία να προσπαθήσει να απαλλαγεί από την εγκυμοσύνη. Ως εκ τούτου, η πλειοψηφία των γυναικών σε κάποιο βαθμό, υπάρχει μια απειλή αποβολής σχεδόν καθ 'όλη την εγκυμοσύνη, και σε μεταγενέστερες περιόδους - την απειλή πρόωρης γέννησης.
Αυτός είναι ο λόγος για τον οποίο οι γυναίκες μετά την εξωσωματική γονιμοποίηση παρακολουθούν έναν μαιευτήρα-γυναικολόγο στην προγεννητική κλινική πιο συχνά από τις έγκυες γυναίκες που συλλάβουν ένα μωρό με φυσικό τρόπο.
Κατά τον τοκετό, επίσης δεν αποκλείονται δυσάρεστες "εκπλήξεις", γι 'αυτό και οι περισσότερες γυναίκες που είναι έγκυες με εξωσωματική γονιμοποίηση πρέπει να έχουν μια καισαρική τομή.
Μια άλλη μακροπρόθεσμη συνέπεια, η οποία δεν μπορεί παρά να ειπωθεί, είναι ψυχολογικές κρίσεις και κατάθλιψη που μπορεί να απειλήσουν μια γυναίκα μετά από αρκετές ανεπιτυχείς προσπάθειες γονιμοποίησης in vitro.
Πολύ συχνά, μια γυναίκα μπορεί να χρειαστεί επαγγελματική βοήθεια από ψυχολόγο, ψυχοθεραπευτή, λήψη ηρεμιστικών και υπνοθεραπεία. Οι πιο ανεπιτυχείς προσπάθειες πίσω από την πλάτη, όσο υψηλότερο είναι το επίπεδο άγχους, τόσο πιο επικίνδυνες είναι οι συνέπειες για την ψυχή της γυναίκας. Η απόφαση για μια άλλη προσπάθεια γίνεται όλο και πιο δύσκολη, και η μετάβαση σε μια άλλη αποτυχία είναι πιο δύσκολη και σκληρότερη. Σε αυτό, επίσης, πρέπει να προετοιμαστεί εκ των προτέρων.
Ογκολογία
Το ζήτημα της σχέσης της εξωσωματικής γονιμοποίησης και της επακόλουθης εμφάνισης του καρκίνου στις γυναίκες είναι ιδιαίτερα έντονο. Μετά το θάνατο του Zhanna Friske, ο οποίος διέσχισε την εξωσωματική γονιμοποίηση για να γεννήσει έναν γιο του Πλάτωνα, μετά το θάνατο της συζύγου του Konstantin Khabensky, ο οποίος χρησιμοποίησε επίσης αναπαραγωγικές υπηρεσίες, πολλοί πιστεύουν ότι η εξωσωματική γονιμοποίηση δημιουργεί μια προδιάθεση για την ανάπτυξη κακοήθων διεργασιών στο σώμα της γυναίκας.
Έχουν διεξαχθεί πολλές μελέτες, μερικές από τις οποίες έχουν βρει μια τέτοια σχέση, άλλοι δεν έχουν βρει μια τέτοια σύνδεση. Η γνώμη των σύγχρονων ογκολόγων είναι αρκετά απλή: Η εξωσωματική γονιμοποίηση, ή μάλλον υψηλές δόσεις ορμονών σε διεγερμένους κύκλους μπορεί να επηρεάσει την ανάπτυξη και την πρόοδο των υφιστάμενων όγκων. Πολύ συχνά, δεν είναι δυνατόν να τα αναγνωρίσουμε στα αρχικά στάδια και πολλοί όγκοι (για παράδειγμα, καρκίνος του μαστού), που εξαρτώνται από την ορμόνη, αρχίζουν να αυξάνονται ενεργά μετά τη γέννηση.
Πρόσφατες μελέτες έχουν δείξει ότι σε υγιείς γυναίκες, ακόμη και μετά από αρκετούς διεγερμένους κύκλους, δεν αναπτύσσονται πρωτογενείς καρκίνοι. Ωστόσο, θα πρέπει να δώσετε μεγαλύτερη προσοχή στην υγεία σας. Μεταξύ των πρωτοκόλλων, εάν ο πρώτος και ο δεύτερος απέτυχαν, οι ειδικοί συστήνουν να δώσουν αίμα για δείκτες όγκου για να παρατηρήσουν έγκαιρα τις διαδικασίες έναρξης, εάν λάβουν χώρα.
Σε αυτή την περίπτωση, η γυναίκα θα πρέπει να κάνει μια παύση, να αντιμετωπιστεί για ογκολογία και στη συνέχεια να αναφερθεί και πάλι στον ειδικό γονιμότητας - μετά από καρκίνο, εάν η εξωσωματική γονιμοποίηση θεραπευτεί επιτυχώς, δεν αντενδείκνυται.
Πρόωρη γήρανση
Αυτό είναι ένα άλλο καίριο ζήτημα που ανησυχεί πολλές γυναίκες. Πιστεύεται ότι οι γυναίκες που έχουν εμπειρία IVF, εμμηνόπαυση εμφανίζεται νωρίτερα. Οι μελέτες για αυτό το ζήτημα δεν αρκούν, επειδή η εξωσωματική γονιμοποίηση άρχισε να γίνεται πριν από 40 χρόνια. Οι πρώτες γυναίκες που έκαναν τεχνητή σπερματέγχυση και έγιναν μητέρες χάρη σε αυτόν, δεν παρακολούθησαν την εποχή της εμμηνόπαυσης. Η δεύτερη γενιά οικολογικών μητέρων, η οποία είναι πολυάριθμη, δείχνει ότι η εμφάνιση της εμμηνόπαυσης που σχετίζεται με την ηλικία είναι διαφορετική για όλους.
Πράγματι, η ορμονοθεραπεία, ειδικά αν επαναληφθεί, εξαντλεί τις ωοθήκες, το ωοθηκικό απόθεμα, που δίνεται από τη φύση σε μια γυναίκα για ολόκληρη την αναπαραγωγική της ζωή, τελειώνει πιο γρήγορα. Σύμφωνα με κριτικές, αρκετές γυναίκες μετά την εξωσωματική γονιμοποίηση έχουν εμμηνόπαυση μέχρι 40 χρόνια. Ωστόσο, υπάρχουν πολλοί που έχουν εμμηνόπαυση μόνο πιο κοντά σε 50 χρόνια.
Σε γενικές γραμμές, η προοπτική της πρώιμης εμμηνόπαυσης δεν είναι τόσο τρομακτική για τις γυναίκες που ονειρεύονται τη μητρότητα. Συνήθως, η προοπτική ότι οι εμμηνόρροια σταματά νωρίτερα δεν είναι πολύ ενοχλητική, διότι η αναπαραγωγική αποστολή της γυναίκας θα ολοκληρωθεί.
Διαταραχές του ενδοκρινικού συστήματος
Πιστεύεται ότι η εξωσωματική γονιμοποίηση είναι πολύ επιβλαβής για την υγεία του θυρεοειδούς αδένα και την κανονική λειτουργία του. Υπάρχει κάποια αλήθεια σε αυτό. Κατά τη διάρκεια της διέγερσης, μια γυναίκα λαμβάνει μια τέτοια ποσότητα ορμονών που το σώμα της αναγκάζεται να "απορρίψει" σε κατάσταση έκτακτης ανάγκης, επειδή στην κανονική ζωή δεν παράγεται τέτοια ποσότητα ορμονικών ουσιών από το ανθρώπινο σώμα εκτός του πρωτοκόλλου IVF.
Ως αποτέλεσμα, μπορεί να εμφανιστούν διάφορες ενδοκρινικές διαταραχές και ο θυρεοειδής αδένας πάσχει συχνότερα. Μπορεί επίσης να υπάρχουν προβλήματα με το φλοιό των επινεφριδίων, με άλλους ενδοκρινείς αδένες. Είναι δυνατόν να διορθωθούν τέτοιες συνέπειες. Το κύριο πράγμα είναι να συμβουλευτείτε έναν ενδοκρινολόγο εγκαίρως για να λάβετε μια διορθωτική θεραπεία. Εάν το ενδοκρινικό πρόβλημα εντοπιστεί έγκαιρα και αντιμετωπιστεί σωστά, τότε μπορεί να αντιμετωπιστεί χωρίς μακροπρόθεσμες συνέπειες στο 95% των περιπτώσεων.
Κυκλοφορικά και καρδιακά προβλήματα
Μερικές φορές οι επιδράσεις της ορμονικής διέγερσης έχουν αρνητικές ηχώ όσον αφορά τις πιθανές κυκλοφορικές διαταραχές, τις αγγειακές παθήσεις, τις διαταραχές πήξης του αίματος, καθώς και την ανάπτυξη καρδιομυοπάθειας - αδυναμία του καρδιακού μυός. Πρέπει να σημειωθεί ότι αυτές οι συνέπειες συμβαίνουν λιγότερο συχνά από άλλες διαταραχές και διορθώνονται εύκολα από τον θεραπευτή και τον καρδιολόγο.
Τα επιχειρήματα σχετικά με τις μη αναστρέψιμες διεργασίες στο σώμα μιας γυναίκας μετά από εξωσωματική γονιμοποίηση (επιτυχής ή ανεπιτυχής) συνήθως δεν αντέχουν την κριτική. Όπως όλα τα νέα, η γονιμοποίηση in vitro έχει τους υποστηρικτές και τους αντιπάλους της. Είναι το δεύτερο για μερικές σκέψεις (θρησκευτικές, οικονομικές, κοινωνικές) ότι η ύπαρξη αρνητικών μύθων για την εξωσωματική γονιμοποίηση είναι αρκετά ωφέλιμη, που θερμαίνονται και υποστηρίζουν με κάθε τρόπο.
Διάρκεια ζωής
Ο πιο γελοίο από αυτούς τους μύθους είναι το προσδόκιμο ζωής μετά την εξωσωματική γονιμοποίηση. Κάποιος πίστευε ότι οι γυναίκες μετά τη διαδικασία δεν ζουν περισσότερο από 11 χρόνια. Η ορμονοθεραπεία με προσδόκιμο ζωής για την εξωσωματική γονιμοποίηση δεν επηρεάζει. Μπορεί να μειώσει την ασθένεια, τη χρήση της αναισθησίας, για παράδειγμα, όταν κάνει μια καισαρική τομή, αλλά δεν υπάρχει άμεση και αποδεδειγμένη σχέση ξανά.
Οι απαντήσεις των γυναικών από αυτή την άποψη είναι απολύτως σαφείς - υπάρχουν γυναίκες που αυξάνουν τους εφήβους τους, που σχεδιάστηκαν και γεννήθηκαν μέσω της εξωσωματικής γονιμοποίησης.Υπάρχουν γυναίκες που έγιναν γιαγιάδες - τα οικολογικά παιδιά τους μεγάλωσαν και έγιναν οι ίδιοι γονείς (παρεμπιπτόντως, έχοντας συλλάβει φυσικά). Ως εκ τούτου, για να πούμε ότι η ζωή μιας γυναίκας θα περιοριστεί σε κάποιο χρονικό πλαίσιο είναι λάθος και ακόμη και ανόητο.
Συμπεράσματα
Εάν ένας σύζυγος σκοπεύει να πάει στην εξωσωματική γονιμοποίηση, πρέπει να ξέρετε για τους κινδύνους, αλλά να το κάνετε με τον καλύτερο τρόπο με πολιτισμένο τρόπο - έχοντας συζητήσει τα πάντα με τον γιατρό. Δυστυχώς, μερικοί άνθρωποι εμπιστεύονται τη γνώμη άγνωστων πηγών τόσο πολύ ώστε να εγκαταλείψουν την προοπτική να γίνουν γονείς εξαιτίας του φόβου των συνεπειών, οι οποίες συχνά είναι υπερβολικές.
Σχετικά με τις συνέπειες για το σώμα μετά από τη διαδικασία IVF, δείτε το επόμενο βίντεο.