Όλα τα στατιστικά στοιχεία για την εξωσωματική γονιμοποίηση: από την πιθανότητα εγκυμοσύνης από την πρώτη φορά στο ποσοστό των επιπλοκών
Σχεδιασμός γονιμοποίησης in vitro Θέλω να μάθω πόσο επιτυχής είναι η απόπειρά τους και ποιες επιπλοκές μπορεί να προκύψουν στο δρόμο για μια πολυαναμενόμενη εγκυμοσύνη. Πολλές κλινικές υποστηρίζουν τις υπηρεσίες αναπαραγωγής και ισχυρίζονται ότι έχουν "ένα υψηλό ποσοστό επιτυχημένων πρωτοκόλλων στην πρώτη προσπάθεια", και το ζευγάρι θέλει πραγματικά να το πιστέψει. Φυσικά, τα "υψηλά επιτόκια" αναφέρονται για διαφημιστικούς σκοπούς, και αυτό είναι αρκετά κατανοητό, επειδή η επιθυμία να έχεις ένα παιδί είναι τόσο μεγάλη που η κοινή λογική κοιμάται εκείνη τη στιγμή. Σε αυτό το άρθρο συγκεντρώσαμε όλα τα στατιστικά στοιχεία σχετικά με την εξωσωματική γονιμοποίηση στη Ρωσία. Συγκρίνετε, σκεφτείτε, συντάξτε τα συμπεράσματά σας
Σχετικά με τους αριθμούς και τα γεγονότα
Πρώτα απ 'όλα, πρέπει να σημειωθεί ότι οι στατιστικές είναι ένα επίμονο πράγμα, βέβαια, αλλά η εμπειρία δείχνει ότι μπορεί να λυγίσει για τα συμφέροντα εκείνων που την χρησιμοποιούν. Τα συμφέροντα είναι αρκετά κατανοητά - οφέλη, κέρδος, κύρος. Έτσι, κάθε κλινική και κάθε κέντρο αναπαραγωγής στη Ρωσία διεξάγει δικές της στατιστικές για επιτυχείς και ανεπιτυχείς προσπάθειες εξωσωματικής γονιμοποίησης, αλλά όχι σε κάθε κλινική που θα χρησιμοποιεί πραγματικούς αριθμούς στην ιστοσελίδα της ή σε συζήτηση με πιθανούς πελάτες. Προκειμένου να ενδιαφερθούν οι πελάτες (και η εξωσωματική γονιμοποίηση είναι μια δαπανηρή διαδικασία), λαμβάνονται μερικές φορές ρωσική ευρεσιτεχνία και είναι ελαφρώς "διακοσμημένες", επειδή ο ασθενής είναι πρακτικά ανίκανος να ελέγξει την ακρίβεια της κλινικής.
Δεν ξεκινήσαμε να βασιζόμαστε στα στατιστικά στοιχεία των μεμονωμένων κλινικών για την επιλογή των πιο ειλικρινών δεδομένων, καθώς δεν μπορεί να θεωρηθεί αξιόπιστη. Για αυτό το άρθρο χρησιμοποιήσαμε δεδομένα από μια ευρεία μελέτη του Ευρωπαϊκού Κέντρου Αναπαραγωγής και Εμβρυολογίας, η οποία ετοιμάζει ετησίως εκθέσεις σχετικά με την κατάσταση και τα προβλήματα των αναπαραγωγικών τεχνικών στον κόσμο για την ΠΟΥ (Παγκόσμια Οργάνωση Υγείας). Αυτά τα δεδομένα στερούνται εμπορικής προέλευσης και κατά συνέπεια πιο αξιόπιστα.
Σχετικά με τη ζήτηση
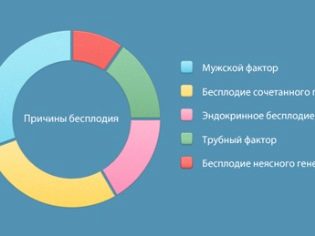
Η μέθοδος γονιμοποίησης in vitro (IVF) έχει εφαρμοστεί στον κόσμο για τέσσερις δεκαετίες. Κατά τη διάρκεια αυτής της περιόδου, περίπου 5 εκατομμύρια παιδιά εμφανίστηκαν στον πλανήτη λόγω της μεθόδου γονιμοποίησης εκτός του μητρικού οργανισμού (in vitro, in vitro). Υπογονιμότητα - το πρόβλημα είναι πολύ πιο κοινό από αυτό που μπορεί να φανεί με την πρώτη ματιά. Περίπου το 20% των ζευγαριών αντιμετωπίζουν κάποια μορφή γυναικών, ανδρών ή αμοιβαίων στειριών. Οι περισσότεροι από τους λόγους που οδηγούν στην έλλειψη της ικανότητας να συλλάβουν ένα μωρό είναι διαθέσιμοι με άλλες μεθόδους - ιατρικά, χειρουργικά. Η εξωσωματική γονιμοποίηση απαιτείται σε περίπου 25% των περιπτώσεων υπογονιμότητας.
Κάθε χρόνο, οι ρώσοι γιατροί δαπανούν περίπου 70.000 πρωτόκολλα IVF. Περίπου το 18% αυτών δαπανώνται για ποσοστώσεις εις βάρος (και με τη συμμετοχή) κονδυλίων από περιφερειακούς και ομοσπονδιακούς προϋπολογισμούς (σύμφωνα με την πολιτική του ΟΜΣ). Λόγω του γεγονότος ότι το πρόγραμμα IVF το 2012 αναγνωρίστηκε σε κρατικό επίπεδο και υποστηρίχθηκε νομοθετικά και οικονομικά, ο αριθμός των παιδιών που σχεδιάστηκαν στο "δοκιμαστικό σωλήνα" και γεννήθηκε μόνο χάρη στις προσπάθειες των γιατρών, αυξάνεται ραγδαία. Το 2017-2018, το ποσοστό των οικολογικών παιδιών μεταξύ της συνολικής μάζας των νεογέννητων Ρωσών και Ρώσων ήταν 0,7-1,5% (ανάλογα με την περιοχή της χώρας).
Ποιος κάνει την εξωσωματική γονιμοποίηση και γιατί;
Μεταξύ των ασθενών των κλινικών στη Ρωσία - άτομα διαφορετικής ηλικίας, αλλά συνήθως γυναίκες ηλικίας 32 έως 35 ετών αναζητούν αναπαραγωγική βοήθεια - σχεδόν το 80% αυτών.Σύμφωνα με τη μελέτη, το βιοτικό επίπεδο αυτών των ασθενών είναι υψηλότερο από το μέσο όρο. Επηρεάζει το σημαντικό κόστος αυτών των υπηρεσιών (παρεμπιπτόντως, σύμφωνα με τις στατιστικές το 2018 στη Ρωσία, κατά μέσο όρο από 140 έως 250 χιλιάδες ρούβλια). Ακόμη και για τη διαδικασία OMS δεν θα είναι εντελώς δωρεάν, το ποσό της προσαύξησης μπορεί να κυμαίνεται από αρκετές χιλιάδες ρούβλια σε αρκετές εκατοντάδες χιλιάδες ρούβλια.
Μεταξύ των λόγων για τους οποίους τα ζευγάρια δείχνουν γονιμοποίηση in vitro, δεν υπάρχουν καθορισμένοι "ηγέτες". Οι άνδρες παράγοντες υπογονιμότητας αντιπροσωπεύουν περίπου το 45% όλων των περιπτώσεων εξωσωματικής γονιμοποίησης, ενώ οι γυναίκες αποτελούν περίπου το 40%. Οι υπόλοιποι λόγοι είναι αμοιβαίοι λόγοι για τους οποίους δεν υπάρχει φυσική εγκυμοσύνη λόγω συνδυασμού παραγόντων εκ μέρους των δύο συζύγων ή δεν έχουν εντοπιστεί λόγοι.
Το 87% των ζευγαριών είναι νομικά παντρεμένα, περίπου το 11% δεν είναι εγγεγραμμένα ζευγάρια, αλλά ζουν μαζί. Περίπου το 2% των πελατών αναπαραγωγής είναι άνδρες με διαφορετικές μορφές στειρότητας και κανένας σύντροφος, περίπου το 0,1% των ασθενών είναι άνδρες που θέλουν να σηκώσουν και να μεγαλώσουν το δικό τους παιδί, το οποίο η μητέρα τους κάνει γι 'αυτούς.
Μεταξύ των ασθενών που υποβάλλονται για πρώτη φορά στην εξωσωματική γονιμοποίηση, το μέσο μήκος της «αποτυχίας» υπερβαίνει τα 6-7 χρόνια. Μέχρι το 90% των ασθενών υποβάλλονται σε IVF άλλες μεθόδους θεραπείας στειρότητας. Οι γυναίκες ανησυχούν περισσότερο για τα αποτελέσματα και τις συνέπειες της in vitro γονιμοποίησης, επειδή μόνο στρέφονται σε ψυχοθεραπευτές σε κλινικές για υποστήριξη κατά τη διάρκεια της θεραπείας. Δεν υπήρχαν άνδρες στη ρεσεψιόν.
Μεταξύ των μεθόδων επικρατεί η παραδοσιακή εξωσωματική γονιμοποίηση, στην οποία τα ωάρια γονιμοποιούνται σε εργαστηριακό πιάτο Petri και στη συνέχεια μεταφέρονται στην κοιλότητα της μήτρας μετά από μερικές ημέρες. Το ICSI (ενδοκυτταροπλασματική ένεση σπέρματος, στο οποίο το σπέρμα εγχέεται "με το χέρι" στο κύτταρο αυγών) αντιπροσωπεύει περίπου το 40% όλων των πρωτοκόλλων IVF. Το IMSI (μέθοδος διαλογής σπέρματος για εισαγωγή στο κύτταρο αυγών) απαιτείται σε 89% των περιπτώσεων ICSI.
Η διάγνωση πριν από την εμφύτευση (κατόπιν αιτήματος ασθενών ή ισχυρή σύσταση γενετικής) πραγματοποιείται σε περίπου 30% των περιπτώσεων εξωσωματικής γονιμοποίησης. Βασικά, είναι χρήσιμο για τις μητέρες και τους μπαμπάδες που σχετίζονται με την ηλικία, καθώς και για όσους στην οικογένεια είχαν περιπτώσεις γενετικών ανωμαλιών. Αυτή η διάγνωση επιτρέπει την επιλογή των εμβρύων στη γενετική αρχή. Μόνο υγιή έμβρυα θα μεταφερθούν.
Επιτυχημένα πρωτόκολλα
Το επιτυχημένο πρωτόκολλο είναι αυτό που έληξε με την έναρξη της εγκυμοσύνης. Η επιτυχία εξαρτάται από πολλούς λόγους. Εάν εξετάσουμε διαφορετικούς τύπους πρωτοκόλλων, η μεγαλύτερη πιθανότητα επιτυχίας από την πρώτη φορά δίνει την εξωσωματική γονιμοποίηση με ορμονική διέγερση - από 35 έως 45% των πρωτοκόλλων τελειώνει με την έναρξη της εγκυμοσύνης.
Τα πρωτόκολλα στον φυσικό κύκλο χωρίς ορμονική υποστήριξη από την πρώτη προσπάθεια γίνονται επιτυχημένα μόνο στο 10-11% των περιπτώσεων. Οι κρυοπροτεχνολογίες, οι οποίες χρησιμοποιούν προηγουμένως κατεψυγμένα αυγά ή σπερματοζωάρια, καθώς και τα κρυοσυντηρημένα έμβρυα, είναι επιτυχή σε 25-27% των περιπτώσεων από την πρώτη φορά.
Η εξωσωματική γονιμοποίηση με τη χρήση υλικού δότη έχει μάλλον υψηλή σε σύγκριση με άλλους τύπους απόδοσης - έως και 47% επιτυχημένων πρωτοκόλλων. Ο συνδυασμός του IVF + ICSI σας επιτρέπει να μείνετε έγκυος με μια προσπάθεια περίπου στο 36% των ζευγαριών.
Εάν το ζεύγος δεν μπορούσε να μείνει έγκυος πριν από την εξωσωματική γονιμοποίηση για 3 χρόνια, οι πιθανότητες να συλλάβουν στη βασική γραμμή - περίπου το 30%. Εάν η εμπειρία της υπογονιμότητας είναι 3-6 χρόνια, η πιθανότητα μειώνεται στο 27%, και μετά από 6 χρόνια στειρότητας - 24%. Μετά από μια δεκαετία ανεπιτυχών προσπαθειών για να συλλάβουν ένα μωρό, οι πιθανότητες ενός επιτυχημένου πρωτοκόλλου από την πρώτη προσπάθεια δεν υπερβαίνουν το 18%.
Τα επαναλαμβανόμενα πρωτόκολλα είναι συνήθως πιο επιτυχημένα από τα πρώτα. Στο δεύτερο πρωτόκολλο, οι πιθανότητες να μείνουν έγκυες αυξάνονται κατά 5%, στην τρίτη - κατά 8-10%, ωστόσο, μετά το πρωτόκολλο 3-4, οι πιθανότητες συνήθως δεν αυξάνονται και σε ορισμένες περιπτώσεις αρχίζουν να μειώνονται κάτω από τη βασική μέση τιμή του 30%.
Ο μεγαλύτερος αριθμός επιτυχημένων πρωτοκόλλων καταγράφεται αν η γυναίκα είναι κάτω των 32 ετών.Μετά από 40 χρόνια, η πιθανότητα εμφύτευσης εμβρύων μετά τη μεταφορά μειώνεται στο 11%, και μετά από 43 χρόνια - στο 8%.
Μετά το πρώτο ανεπιτυχές πρωτόκολλο στην περίοδο ανάπαυσης και ανάκαμψης μεταξύ του πρώτου και του δεύτερου, η εγκυμοσύνη μπορεί επίσης να συμβεί φυσικά λόγω έμπειρης ορμονικής διέγερσης. Αυτό συμβαίνει σε 25% των περιπτώσεων.
Τα καλύτερα αποτελέσματα για την εξωσωματική γονιμοποίηση παρατηρήθηκαν με απόφραξη των σαλπίγγων. Με αυτή τη διάγνωση, περισσότερες από το 55% των γυναικών μένουν έγκυες. Με την υπογονιμότητα που προκαλείται από ορμονικές ανισορροπίες, η εξωσωματική γονιμοποίηση βοηθά το 45% των γυναικών να γίνουν μητέρες. Με πολύ σοβαρές μορφές ενδομητρίωσης, το ποσοστό επιτυχημένων πρωτοκόλλων είναι 43%, με πολυκυστικές ωοθήκες - 49%, με άγνωστες αιτίες, εγκυμοσύνη εμφανίζεται στο 25% των περιπτώσεων, οι ανδρικές μορφές παιδικής ακεραιότητας επιλύονται με ασφάλεια από την εξωσωματική γονιμοποίηση σε 49% των περιπτώσεων. Εάν και οι δύο σύζυγοι είναι άγονες, η εξωσωματική γονιμοποίηση είναι επιτυχής στο 20% των περιπτώσεων.
Επιπλοκές
Η επιδείνωση της ευημερίας στη διαδικασία ορμονικής θεραπείας παρατηρείται από περίπου το 75% των γυναικών. Περίπου οι μισοί από τους ασθενείς παραπονιούνται για αύξηση βάρους και ναυτία. Ωστόσο, αρνητικές συνέπειες και επιπλοκές δεν συμβαίνουν τόσο συχνά όσο οι ίδιες οι γυναίκες σκέφτονται.
Για παράδειγμα, το σύνδρομο υπερδιέγερσης των ωοθηκών εμφανίζεται στο 2,5% όλων των πρωτοκόλλων με διέγερση τα τελευταία δύο χρόνια. Πολλαπλή εγκυμοσύνη μετά την αναφύτευση 2 έμβρυα αναπτύσσεται σε περίπου 40-45% των περιπτώσεων. Μερικοί από αυτούς πρέπει να προειδοποιούνται γι 'αυτό όταν ενώνουν το πρωτόκολλο και ο ασθενής έχει το δικαίωμα να αρνηθεί τη μεταφορά αρκετών εμβρύων, δίνοντας τη συγκατάθεσή του μόνο για μία, αλλά η πιθανότητα εγκυμοσύνης θα μειωθεί περίπου δύο φορές.
Η πιθανότητα ενδοκρινικών ασθενειών σε μια γυναίκα μετά τη γέννηση ενός μωρού IVF είναι 20%, αυτό είναι το αποτέλεσμα επιθετικής ορμονοθεραπείας, την οποία έλαβε η γυναίκα στο προπαρασκευαστικό στάδιο γονιμοποίησης και εμβρυομεταφοράς.
Ωστόσο, η πιθανότητα εμφάνισης καρκίνου μετά από εξωσωματική γονιμοποίηση, σύμφωνα με επίσημα στοιχεία του Ευρωπαϊκού Κέντρου Αναπαραγωγής και Εμβρυολογίας, δεν υπερβαίνει το 0.00001%. Ο καρκίνος μπορεί να αναπτυχθεί μόνο όταν μια γυναίκα είχε ήδη διεργασίες όγκου πριν από την εξωσωματική γονιμοποίηση, απλώς δεν είχαν διαγνωστεί. Σε αυτή την περίπτωση, οι ορμόνες θα προκαλέσουν την ανάπτυξη κακοήθων κυττάρων και η ασθένεια κάποτε μετά τη γέννηση θα γίνει αισθητή. Αν και στο θέμα αυτό, οι γιατροί και οι επιστήμονες δεν έχουν ακόμη καταλήξει σε κοινή γνώμη.
Εγκυμοσύνη και τοκετός
Δυστυχώς, από τον απόλυτο αριθμό των γυναικών που γίνονται έγκυες μέσω της εξωσωματικής γονιμοποίησης, οι γυναίκες παρέχουν μόνο το 80% των μωρών τους για γέννηση. Δύο από τις δέκα εγκύους πηγαίνουν ξανά στην κατηγορία της προγραμματισμένης μητρότητας, επειδή η εγκυμοσύνη τερματίζεται. Σε 90% των περιπτώσεων εμφανίζεται στα αρχικά στάδια (έως και 12 εβδομάδες), οι πιο συνηθισμένες αιτίες είναι η αποβολή, η απουσία έκτρωσης. Η πιθανότητα έκτοπης εγκυμοσύνης μετά από εξωσωματική γονιμοποίηση είναι χαμηλή - όχι περισσότερο από 2%. Αυτοί που φέρνουν διπλούς, τριπλούς κινδύνους είναι υψηλότεροι, ειδικά στο δεύτερο και το τρίτο τρίμηνο.
Στο μέσο και το τελευταίο τρίτο της εγκυμοσύνης μετά την εξωσωματική γονιμοποίηση, η πρόωρη παράδοση θεωρείται η κύρια απειλή - καταλήγουν στο 30% των κυήσεων μετά την εξωσωματική γονιμοποίηση. Οι λόγοι μπορεί να είναι διαφορετικοί, συχνά παθολογίες και προγεννητικό πλακούντα, πρόωρη γήρανση, προεκλαμψία, πολυϋδραμνιός ή χαμηλό νερό, και πολλαπλά έμβρυα συχνά απαντώνται ως επιπλοκές της εγκυμοσύνης.
Χωρίς προβλήματα και επιπλοκές, μόνο το 15% των γυναικών καταφέρνουν να αναφέρουν την εγκυμοσύνη μετά από εξωσωματική γονιμοποίηση. Τα υπόλοιπα κατέγραψαν ορισμένες παθολογίες, επιπλοκές που απαιτούν συνεχή ιατρική παρακολούθηση και μερικές φορές παρέμβαση. Έως και το 85% όλων των εγκυμοσύνων πλήρους κύησης ολοκληρώνεται με καισαρική τομή. Όχι επειδή οι γυναίκες δεν μπορούν να γεννήσουν οι ίδιοι. Ακριβώς μια τέτοια πρακτική έχει αναπτυχθεί στη ρωσική γυναικολογία και μαιευτική - οι γιατροί προτιμούν να μην διακινδυνεύουν την υγεία της μητέρας και του εμβρύου κατά τον τοκετό και για το έγκυο «ECO-shnitsam» συνταγογραφούν μια προγραμματισμένη πράξη.
ECO-παιδιά
Για μεγάλο χρονικό διάστημα, υπάρχουν φήμες στην κοινωνία ότι τα παιδιά που έχουν συλληφθεί σε ένα δοκιμαστικό σωλήνα είναι διαφορετικά από άλλα παιδιά.Σήμερα, οι μύθοι βαθμιαία εκμηδενίζονται, καθώς συγκεντρώθηκαν αρκετές πληροφορίες για να γίνει καταγραφή των πρώτων αποτελεσμάτων μιας 40ετής εφαρμογής της μεθόδου γονιμοποίησης in vitro. Συνεπώς, οι ισχυρισμοί ότι τα παιδιά της εξωσωματικής γονιμοποίησης είναι άκαρπες δεν είναι αληθινά. Τα πρώτα παιδιά που γεννήθηκαν μέσω της εξωσωματικής γονιμοποίησης, κατάφεραν να προσθέσουν τα δικά τους παιδιά με έναν απόλυτα φυσικό τρόπο.
Επίσης, δεν είναι αλήθεια ότι μετά την εξωσωματική γονιμοποίηση υπάρχει αυξημένος κίνδυνος ύπαρξης άρρωστου παιδιού. Η Ρωσική Ένωση Ανθρώπινης Αναπαραγωγής σε μία μελέτη μελέτησε σχεδόν 30.000 πρωτόκολλα IVF, τα οποία οδήγησαν στην εγκυμοσύνη και τον τοκετό. Είναι σαφές ότι Το ποσοστό των παιδιών που γεννήθηκαν με ορισμένες παθολογικές καταστάσεις δεν ξεπερνά τους παρόμοιους δείκτες στα παιδιά που έχουν συλληφθεί φυσικά.
Μετά τη γέννηση, τα παιδιά εξωσωματικής γονιμοποίησης αναπτύσσονται ακόμη και πριν από το ημερολόγιο ανάπτυξης. Οι παιδίατροι λένε ότι αυτά τα παιδιά είναι λιγότερο πιθανό να αρρωσταίνουν, γενικά η κατάσταση υγείας τους είναι κάπως καλύτερη από αυτή των συνομηλίκων τους, που είχαν συλληφθεί στο κρεβάτι και όχι σε δοκιμαστικό σωλήνα. Αυτό μπορεί να εξηγηθεί με την πιο προσεκτική επιλογή των γεννητικών κυττάρων, την παρακολούθηση της ανάπτυξης ενός γονιμοποιημένου αυγού και τη δημιουργία ενός βιομάζας χαμηλής ποιότητας.
Ωστόσο, το ποσοστό των παιδιών με συγγενείς ανωμαλίες (περίπου 0,02% του συνολικού αριθμού νεογνών) μετά την εξωσωματική γονιμοποίηση έχει επίσης τη δική του εξήγηση. Η τεχνητή γονιμοποίηση, ιδιαίτερα η ICSI, στερεί τη διαδικασία της σύλληψης ενός τόσο σημαντικού εξελικτικού παράγοντα όπως η φυσική επιλογή. Το σπέρμα - ο μεταφορέας του μεταλλαγμένου γονιδίου στο φυσικό περιβάλλον είναι πιθανό να πεθάνει, θα είναι μπροστά από πιο υγιείς "συναδέλφους". Με το ICSI εισέρχεται στο ωάριο μέσω των προσπαθειών των ειδικών γονιμότητας. Ως εκ τούτου, το ποσοστό των συγγενών νόσων μετά την ICSI είναι ελαφρώς υψηλότερο - 0,5%.
Η πιθανότητα γέννησης αγοριών και κοριτσιών μετά την εξωσωματική γονιμοποίηση είναι περίπου ίση. Μετά το ICSI, τα κορίτσια γεννιούνται συχνότερα, αλλά η διαφορά είναι μικρή - 52% των κοριτσιών έναντι 48% των αγοριών.
Παγκόσμια στατιστικά στοιχεία
Για κάποιο λόγο, οι Ρώσοι είναι συνηθισμένοι να πιστεύουν ότι σε ξένες κλινικές η εξωσωματική γονιμοποίηση γίνεται πιο επιτυχημένη. Οι παγκόσμιες στατιστικές που συλλέγονται από την ΠΟΥ δεν δείχνουν αυτή την τάση, αλλά αποκαλύπτουν διάφορες ενδιαφέρουσες αποχρώσεις:
- Στις ΗΠΑ Κατά το παρελθόν έτος, έχουν γεννηθεί πολλά οικολογικά μωρά, το μερίδιό τους στο συνολικό αριθμό των νεογέννητων είναι σχεδόν 1,9%. Ωστόσο, η αποτελεσματικότητα της εξωσωματικής γονιμοποίησης δεν υπερβαίνει τη Ρωσία - κατά μέσο όρο, ήταν 36% κατά την πρώτη προσπάθεια και 45% στη δεύτερη.
- Στο Ισραήλόπου δίνεται ιδιαίτερη προσοχή στην εξωσωματική γονιμοποίηση (το κράτος πληρώνει τις προσπάθειες για υπογόνιμα ζευγάρια μέχρι να έχουν δύο παιδιά), η απόδοση του πρωτοκόλλου IVF φθάνει το 55% και αυτό είναι το υψηλότερο αποτέλεσμα στον κόσμο. Ωστόσο, το κόστος του πρωτοκόλλου, σε αντίθεση με το ρωσικό, είναι σχεδόν 2,5 φορές υψηλότερο.
- Στη Νότια Κορέα ο αριθμός των επιτυχημένων πρωτοκόλλων από την πρώτη φορά είναι 39%, αλλά μόνο για τα δικά τους. Στατιστικά δεδομένα για τους ξένους ασθενείς που έρχονται στην Κορέα για τη θεραπεία της στειρότητας και με βάση τις τοπικές κλινικές είναι η εξωσωματική γονιμοποίηση, πάνω - σχεδόν το 50%. Με αυτό που συνδέεται, είναι δύσκολο να πούμε απροσδιόριστα, ίσως με τη νοοτροπία των Κορεατών, η οποία μπορεί να συνοψιστεί εν συντομία: «Όλη η καλύτερη για τον επισκέπτη! ".
Παρεμπιπτόντως, σε 5% των περιπτώσεων, η στειρότητα, η οποία ανακοινώθηκε ως ετυμηγορία για ένα ζευγάρι στη Ρωσία, δεν επιβεβαιώνεται από τους κορεάτες γιατρούς. Σε αυτή την περίπτωση, το ζευγάρι αντιμετωπίζεται διαφορετικά, κάτι που συχνά βοηθάει να γίνει έγκυος φυσικά.
Το παρακάτω βίντεο δείχνει λεπτομερώς τον τρόπο με τον οποίο γίνεται η εξωσωματική γονιμοποίηση με ιατρική χειραγώγηση, το χρονοδιάγραμμα της διαδικασίας και μια εξήγηση των λεπτών χαρακτηριστικών των χρησιμοποιούμενων τεχνολογιών υποβοηθούμενης αναπαραγωγής.