Πρώτος υπέρηχος μετά την εξωσωματική γονιμοποίηση
Ο πρώτος υπερηχογράφος μετά το πρωτόκολλο IVF είναι μια πολύ υπεύθυνη και συναρπαστική στιγμή. Αυτή η εξέταση δείχνει πόσο επιτυχημένες ήταν οι προσπάθειες των γιατρών και των ασθενών. Όταν η πρώτη σάρωση με υπερήχους γίνεται μετά από μεταμόσχευση εμβρύου και αυτό που δείχνει, θα εξηγήσουμε σε αυτό το άρθρο.
Γιατί το υπερηχογράφημα μετά την αναφύτευση;
Όπως και να φαίνεται, το πρώτο μετά το πρωτόκολλο ECO υπερήχων είναι μια εντελώς παράδοξη κατάσταση - μια πολυαναμενόμενη και υποφέρουσα εγκυμοσύνη αποδεικνύεται τόσο σημαντική για μια γυναίκα που φοβάται να πάει για υπερηχογράφημα, ώστε να μην βλάψει το μωρό αν αναπτυχθεί με επιτυχία στο σώμα της. Μερικές φορές κανένα επιχείρημα δεν μπορεί να αναγκάσει μια γυναίκα που έχει αγωνιστεί ανεπιτυχώς με την υπογονιμότητα για αρκετά χρόνια να πάει στην αίθουσα υπερήχων.
Μπορείτε σίγουρα να το πείτε τα υπερηχητικά κύματα, στα οποία βασίζεται η αρχή της λειτουργίας του σαρωτή υπερήχων, δεν έχουν καμία αρνητική επίδραση στο έμβρυο και επομένως δεν είναι απαραίτητο να φοβόμαστε τη σάρωση υπερήχων. Ο πρώτος υπερηχογράφος μετά το πρωτόκολλο IVF έχει μεγάλη σημασία. Δεν γίνεται μόνο για να βεβαιωθείτε ότι η εγκυμοσύνη έχει έρθει πραγματικά, αλλά και για να μάθετε πόσα έμβρυα έχουν ριζώσει, εάν φυτεύτηκαν περισσότερα από ένα έμβρυα.
Σε 60% των περιπτώσεων όπου φυτεύονται δύο ή τρία έμβρυα, δύο από αυτά ριζώνουν. Η πιθανότητα πολλαπλής εγκυμοσύνης είναι υψηλή. Η εγκυμοσύνη των δίδυμων ή τριπλών απαιτεί μια ελαφρώς διαφορετική μαιευτική προσέγγιση, γι 'αυτό είναι πολύ σημαντικό να προσδιοριστεί το συντομότερο δυνατόν.
Μια γυναίκα της οποίας η εγκυμοσύνη έχει καταστεί δυνατή λόγω της γονιμοποίησης in vitro θα πρέπει γενικά να συνηθίσει στην ιδέα ότι θα πρέπει να πάει στο υπερηχογράφημα πιο συχνά παρά σε μια γυναίκα που εγκυμονούν φυσικά. Η εγκυμοσύνη μετά από εξωσωματική γονιμοποίηση απαιτεί πιο προσεκτική παρατήρηση, δεδομένου ότι έχει υψηλότερους κινδύνους απειλούμενης αποβολής, χαμένης άμβλωσης, πρόωρου τοκετού και παθολογιών σχηματισμού πλακούντα.
Η εγκυμοσύνη μετά από εξωσωματική γονιμοποίηση καθορίζεται από εξέταση αίματος για hCG - αυτό είναι αξιόπιστο στοιχείο της "ενδιαφέρουσας κατάστασης" που έχει έρθει. Μπορείτε να το κάνετε ήδη στις 12-14 ημέρες μετά το εμβολιασμό. Ωστόσο, η αύξηση της hCG και η δυναμική της αύξησης της συγκέντρωσης αυτής της ορμόνης, παρόλο που δίνουν μια ιδέα για την ανάπτυξη της εγκυμοσύνης, δεν μπορούν να περιγράψουν όλα τα χαρακτηριστικά της. Αυτό μπορεί να γίνει μόνο από τα αποτελέσματα του υπερήχου.
Ο πρώτος υπέρηχος μετά την εξωσωματική γονιμοποίηση συνιστάται να διεξάγεται μια εβδομάδα μετά την έναρξη της καθυστέρησης, δηλαδή στις 21 DPP (ημέρα μετά τη μεταφορά). Η ηλικία των τριών εβδομάδων κύησης είναι διαγνωστικά σημαντική. Αποκαλύπτει το γεγονός της εγκυμοσύνης μετά την επιτυχή εξωσωματική γονιμοποίηση, καθορίζει τον αριθμό των εμβρύων στη μήτρα, τη βιωσιμότητα καθενός από αυτά και επίσης βοηθά στην εκτίμηση της κατάστασης των ωοθηκών μετά από ορμονική διέγερση που διεξάγεται στο πρωτόκολλο και αποκλείει την πιθανότητα απειλής πρόωρης αποβολής.
Επιπλέον, μια υπερηχογραφική σάρωση, η οποία γίνεται σε 21 DPP, σας επιτρέπει να διαπιστώσετε αν μια γυναίκα έχει επιπλοκές όπως η εξασθένιση της εμβρυϊκής ανάπτυξης και μια έκτοπη κύηση, η οποία, σύμφωνα με τις στατιστικές, εμφανίζεται στο 2-3% μετά την εξωσωματική γονιμοποίηση.
Μετά από μια αποτυχημένη εξωσωματική γονιμοποίηση, περίπου την ίδια ώρα, πρέπει επίσης να επισκεφθείτε την αίθουσα εξετάσεων υπερήχων, επειδή ο υπερηχογράφος της πυέλου συμβάλλει σημαντικά στον προσδιορισμό της αιτίας της αποτυχίας και στον προγραμματισμό του νέου πρωτοκόλλου IVF.
Τι δείχνει;
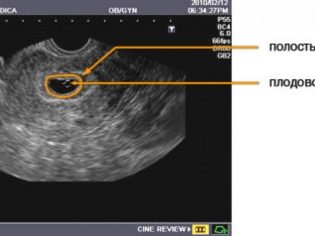
Το υπερηχογράφημα μπορεί θεωρητικά να γίνει πριν από 21 ημέρες μετά την εμβρυομεταφορά, αλλά το πρόβλημα είναι ότι ακόμη και με εξοπλισμό τελευταίας τεχνολογίας θα είναι ουσιαστικά αδύνατο να δείτε μικροσκοπικά έμβρυα. Μόνο μέχρι το τέλος της τρίτης εβδομάδας κύησης ο γιατρός θα μπορεί να αξιολογήσει το πάχος του ενδομητρίου της μήτρας, τον τόπο προσκόλλησης του ωαρίου και το μέγεθος του, το μέγεθος του κρόκου που είναι το κύριο κατάστημα τροφίμων του αναπτυσσόμενου μωρού.
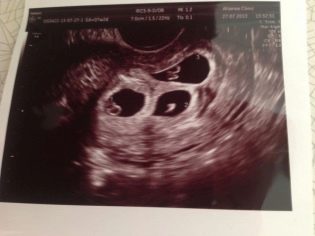
Εάν κάνετε το πρώτο υπερηχογράφημα λίγο αργότερα - στο διάστημα μεταξύ 21 και 28 ημερών μετά τη μεταμόσχευση, τότε μπορείτε να καταχωρήσετε τα πραγματικά σημάδια της ζωής του μωρού - σε 5-6 μαιευτική εβδομάδα (αυτή η περίοδος αντιστοιχεί σε 3-4 εβδομάδες μετά τη μεταμόσχευση) ακουστικό καρδιακό παλμό του εμβρύου ή δύο φρούτα.
Ιδιαίτερη σημασία έχει η έγκαιρη διάγνωση πολλαπλής κύησης.
Αν, λόγω των αυξημένων κινδύνων μη επιβίωσης, 3-4 έμβρυα μεταφέρθηκαν στη γυναίκα και αποδεικνύεται ότι, αντίθετα με τις προβλέψεις, όλα πήραν ρίζες, τότε, με την επιθυμία των μελλοντικών γονιών, μπορεί να πραγματοποιηθεί εκτομή - τα επιπλέον έμβρυα θα αφαιρεθούν. Για να υπάρχει μια τέτοια ευκαιρία, η διάγνωση πρέπει να είναι πολύ νωρίς.
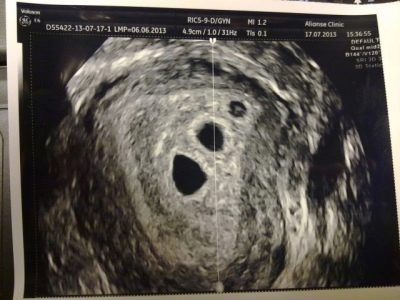
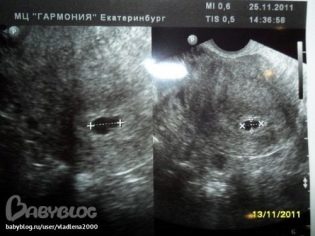
3-4 εβδομάδες μετά τη μεταφορά εμβρύου, ανεξάρτητα από τον αριθμό των εμβρύων, τα υγιή έμβρυα εμφανίζουν περίπου το ίδιο μέγεθος. Η καθυστέρηση πίσω από τους κανόνες μπορεί να υποδηλώνει την κατωτερότητα του εμφυτευμένου εμβρύου, την αναπτυξιακή καθυστέρηση ή το θάνατό του. Το πιο σημαντικό μέγεθος είναι η εσωτερική διάμετρος του ωαρίου, το λεγόμενο SVD. Στο πρώτο υπερηχογράφημα του SVD κανονικά κυμαίνεται από 18 έως 22 mm. Η συμμόρφωση αυτής της παραμέτρου με το πρότυπο υποδεικνύει ότι ο ρυθμός ανάπτυξης είναι επαρκής, αρκεί η διατροφή και το οξυγόνο στο έμβρυο. Το σχήμα του ωαρίου πρέπει να είναι σωστό, με απαλά περιγράμματα, χωρίς παραμόρφωση.
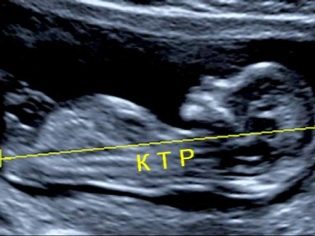
Πιο κοντά στην 28η ημέρα μετά τη μεταφορά, ορίζεται ένα άλλο σημαντικό μέγεθος - coccyx-parietal ή KTP. Αυτή είναι η απόσταση από το κοκκύσιο έως το στέμμα, η οποία αλλάζει κατά τη στιγμή της μέγιστης επέκτασης του εμβρύου. Κανονικά, είναι 3-6 mm. Η μέση διάμετρος του σάκου κρόκου για τον πρώτο υπερηχογράφημα είναι περίπου 3 mm.
Μετά την εξωσωματική γονιμοποίηση, τα μεγέθη μπορεί να είναι αρκετά ατομικά, καθώς η εμφύτευση συμβαίνει σε διαφορετικούς χρόνους. Σε μία γυναίκα, τα μεταφερόμενα έμβρυα εμφυτεύονται στη λειτουργική στιβάδα της μήτρας την τρίτη ημέρα και σε μια άλλη, μόνο μετά από 7 ημέρες. Επομένως, αυτά τα δεδομένα υπερήχων συγκρίνονται αναγκαστικά με τη δυναμική ανάπτυξης της hCG - μια ορμόνη που παράγεται από τα χοριακά κύτταρα μετά την εμφύτευση. Εάν η συγκέντρωση ορμόνης αυξάνεται, είναι ασφαλές να πούμε ακριβώς πότε έγινε η εμφύτευση.
Φυσικά, το μέγεθος του εμβρύου που εμφυτεύθηκε νωρίτερα θα είναι ελαφρώς μεγαλύτερο από το μέγεθος του εμβρύου που εμφυτεύθηκε αργότερα. Σύμφωνα με στατιστικά στοιχεία, τα έμβρυα ηλικίας πέντε ημερών εμφυτεύονται με υψηλότερο ποσοστό επιτυχίας από τα τρία ημερήσια έμβρυα.
Η καρδιά των μωρών στην αρχή της έκτης μαιευτικής εβδομάδας (22-24 ημέρες μετά τη μεταφορά) μόλις αρχίζει τη δραστηριότητά της, χτυπά με συχνότητα 80-85 κτύπους ανά λεπτό. Την 28-29η ημέρα μετά τη μεταφορά, ο καρδιακός ρυθμός των ψίχτων της καρδιάς είναι ήδη φυσιολογικός στους 103-123 κτύπους ανά λεπτό.
Στο πρώτο υπερηχογράφημα, προσδιορίζεται η πιθανότητα απειλητικής έκτρωσης - ο γιατρός εξετάζει εάν το αυχενικό κανάλι του τραχήλου είναι κλειστό, είτε υπάρχει αυξημένος τόνος των μαστών της μήτρας.
Πώς πηγαίνει;
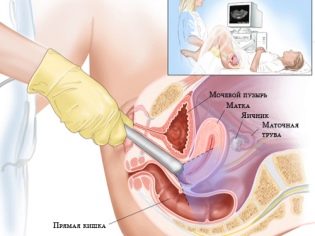
Η πρώτη σάρωση υπερήχων μπορεί να γίνει μετά από εμβρυομεταφορά με δύο τρόπους: τοποθετώντας τον αισθητήρα κατά μήκος του πρόσθιου κοιλιακού τοιχώματος και χρησιμοποιώντας έναν ενδοκολπικό αισθητήρα. Ποιος είναι ο τρόπος επιλογής, ο γιατρός θα αποφασίσει. Η πιο προτιμώμενη είναι η ενδοκολπική σάρωση, η οποία σας επιτρέπει να αξιολογήσετε με ακρίβεια την κατάσταση του τράχηλου, το μέγεθος και τη δομή των ωοθηκών, το μέγεθος της μήτρας και την ύπαρξη πιθανών ενδείξεων απειλής αυθόρμητης διακοπής.
Πολύ συχνά, η κολπική (εσωτερική σάρωση) δίνει ακριβέστερα αποτελέσματα σε γυναίκες με υπερβολικό βάρος και μεγάλες ποσότητες λίπους στην κοιλιακή χώρα, πράγμα που καθιστά δύσκολη την ορατότητα με την κοιλιακή μέθοδο εξέτασης.Μερικές φορές υπάρχει ανάγκη για μια συνδυασμένη έρευνα, στην οποία ο έλεγχος θα διεξάγεται από δύο αισθητήρες εναλλάξ.
Προετοιμασία για υπερηχογράφημα είναι πολύ πιο εύκολη από ό, τι φαίνεται. Συστάσεις από το Διαδίκτυο για να πάτε στο γιατρό με άδειο στομάχι είναι εντελώς παράλογο. Από την πληροφόρηση της υπερηχογραφικής εξέτασης, το φαγητό δεν επηρεάζει καθόλου, όπως και το σεξ στην παραμονή της εξέτασης.
Αλλά για να απόσχουν από σόδα και φασόλια με λάχανο εξακολουθεί να βρίσκεται, έτσι ώστε να μην αυξήσει το σχηματισμό αερίου στο έντερο. Οι εντερικοί βρόχοι μπορούν να διογκωθούν με αέριο, να ασκήσουν πίεση στη μήτρα και αυτό μπορεί να προκαλέσει ορισμένες διαγνωστικές δυσκολίες. Επομένως, προτού επισκεφθείτε το γιατρό για αρκετές ώρες, συνιστάται να πάρετε το "Smektu" ή το "Simethicone".
Είτε πρόκειται να πίνετε πριν το υγρό υπερήχων, το ερώτημα είναι κοινό. Πιείτε περίπου μισό λίτρο νερού απαιτείται μόνο πριν από τον υπερηχογραφικό υπερηχογράφημα, έτσι ώστε η κύστη να γεμίσει και να περάσει καλύτερα υπερηχητικά κύματα. Πριν το κολπικό υπερηχογράφημα δεν είναι απαραίτητο, αντίθετα, πρέπει να αδειάσετε τα έντερα και την κύστη πριν την εξέταση.
Μην πείσετε τον γιατρό να σας κάνει το πρώτο υπερηχογράφημα με τη μορφή 3D ή 4D, καθώς και να απαιτήσετε υπερηχογράφημα με Doppler. Θα μπορείτε να κάνετε τέτοιου είδους έρευνες αργότερα, δεδομένου ότι κατά τους πρώτους όρους δεν θεωρούνται ενημερωτικές και η διαφορά μεταξύ των νεώτερων 4D και των συμβατικών δισδιάστατων υπερήχων δεν θα γίνει αισθητή από εσάς ή το γιατρό.
Η διαδικασία διαρκεί περίπου ένα τέταρτο της ώρας. Τα αποτελέσματα δίνονται στη γυναίκα αμέσως μετά την επιτυχή εξέταση.
Ειδικά χαρακτηριστικά
Ένα από τα διακριτικά χαρακτηριστικά του πρώτου μετά τη μεταφορά του υπερήχου είναι μια επιπλέον διάγνωση με υπερήχους των μαστικών αδένων. Αυτό γίνεται για να εκτιμηθεί πόσο καλά μια γυναίκα έχει υποστεί ορμονική διέγερση των ωοθηκών και αν έχει οποιαδήποτε προβλήματα και όγκους στον μαστό - οι περισσότεροι όγκοι του μαστού είναι εξαρτώμενοι από ορμόνες και μπορούν να αρχίσουν να αναπτύσσονται υπό την επίδραση των ορμονών.
Εάν μια γυναίκα κατόρθωσε να μείνει έγκυος χωρίς ορμονική διέγερση στον φυσικό κύκλο με την αναφύτευση ενός γονιμοποιημένου αυγού κατά τη διάρκεια του παραθύρου εμφύτευσης, τότε δεν είναι απαραίτητο να γίνει υπερηχογράφημα των μαστικών αδένων.
Το υπόλοιπο της σάρωσης υπερήχων μετά την εξωσωματική γονιμοποίηση δεν διαφέρει πολύ από μια παρόμοια επιβεβαιωτική διαγνωστική διαδικασία μετά την εμφάνιση της εγκυμοσύνης με φυσικό τρόπο.
Πότε είναι η επόμενη μελέτη;
Μετά την πρώτη σάρωση υπερήχων, που διεξάγεται στις ημέρες 21-28 μετά τη μεταφορά εμβρύου, είναι συχνά απαραίτητο να επανεξεταστεί για να διευκρινιστεί η περίοδος κύησης και ο ρυθμός ανάπτυξης του εμβρύου (ή καρπών). Σε αυτή την περίπτωση, οι γυναίκες καλούνται να επαναλάβουν τη διαδικασία σε 2-3 εβδομάδες.
Εάν η σάρωση υπερήχων πρώτου δευτερολέπτου δεν παρουσιάζει παθολογίες, συνιστάται η γυναίκα να κάνει μια τέτοια εξέταση με τους τυπικούς όρους:
- 10-12 εβδομάδες (ως μέρος του πρώτου προγεννητικού ελέγχου).
- στις 19-21 εβδομάδες (ως μέρος του δεύτερου προγεννητικού διαγνωστικού ελέγχου).
- στις 30-32 εβδομάδες (ως μέρος της τελικής διαλογής, η οποία συνοψίζει τα αποτελέσματα των δύο πρώτων).
- πριν από τον τοκετό (να επιλέξει την τακτική της παράδοσης και να καθορίσει την ακρίβεια της προτεινόμενης ημέρας γέννησης).
Σε περίπτωση πολλαπλών κυήσεων, ο υπερηχογράφος μπορεί να συνταγογραφηθεί όχι μόνο κατά τις καθορισμένες περιόδους αλλά και μεταξύ τους · ο αριθμός των σαρώσεων υπερήχων δεν ρυθμίζεται από τις απαιτήσεις της ΠΟΥ. Ο ίδιος ο γιατρός μπορεί να καθορίσει πότε και πόσες φορές να κάνει μια εξέταση για μια συγκεκριμένη εγκυμοσύνη.
Κριτικές
Σύμφωνα με τις γυναίκες, η πρώτη σάρωση υπερήχων προκαλεί φόβο και μεγάλη ενθουσιασμό, ακόμη και αν οι εξετάσεις αίματος από αυτό το σημείο επιβεβαιώνουν ήδη ότι η εγκυμοσύνη έχει αρχίσει. Όλοι δεν μπορούν να ακούσουν την καρδιά του μωρού, αλλά δεν υπάρχει τίποτα κακό με αυτό, μετά από 1-2 εβδομάδες στο υπερηχογράφημα ελέγχου, ο καρδιακός παλμός θα καθοριστεί σίγουρα.
Στις περισσότερες περιπτώσεις, οι γυναίκες λένε ότι μετά την πρώτη ή τη δεύτερη υπερηχογραφική εξέταση ο ειδικός αναπαραγωγής θέλει ένα ζευγάρι ευτυχισμένη εγκυμοσύνη και τοκετό και περνά τον ασθενή σε έναν συνηθισμένο γυναικολόγο στην προγεννητική κλινική για περαιτέρω παρατήρηση και εγγραφή στο ιατρείο.
Το μειονέκτημα είναι, σύμφωνα με τις γυναίκες, ότι τα αποτελέσματα των εξετάσεων που έγιναν πριν από την εξωσωματική γονιμοποίηση δεν γίνονται δεκτά στη διαβούλευση, όλες οι δοκιμασίες πρέπει να γίνουν και πάλι, αλλά από το OMS, δηλαδή, εντελώς δωρεάν.
Για την πρώιμη κύηση μετά την εξωσωματική γονιμοποίηση, δείτε το παρακάτω βίντεο.