Υπερηχογράφημα στο δεύτερο τρίμηνο της εγκυμοσύνης: το χρονοδιάγραμμα και τα πρότυπα
Η μέση εγκυμοσύνη είναι ο πιο όμορφος χρόνος. Η μελλοντική μητέρα εξακολουθεί να μην έχει κουραστεί από την "ενδιαφέρουσα θέση" της, αλλά έχει ήδη καταφέρει να απολαύσει την περίοδο αναμονής του μωρού. Είναι κατά τη διάρκεια αυτής της περιόδου η δεύτερη προγραμματισμένη έρευνα, η οποία ονομάζεται δευτερογενής έλεγχος, πέφτει. Περιλαμβάνει τη διάγνωση με υπερήχους και τη βιοχημική ανάλυση αίματος. Το γεγονός ότι το μωρό μπορεί να δείξει υπερήχους αυτή τη στιγμή και πώς να αποκρυπτογραφήσει το πρωτόκολλο εξέτασης θα περιγραφεί σε αυτό το υλικό.
Γιατί το χρειάζεσαι;
Η εξέταση με υπερηχογράφημα κατά το δεύτερο τρίμηνο είναι μέρος του screening, το καθήκον του οποίου είναι να εντοπίσει τους αυξημένους κινδύνους να έχει ένα μωρό με γενετικές και άλλες παθολογίες και ανωμαλίες. Με εντολή του Υπουργείου Υγείας της Ρωσίας, μελέτες που διεξάγονται κατά το πρώτο και δεύτερο τρίμηνο, θεωρούνται υποχρεωτικά. Οι γυναίκες τις παίρνουν δωρεάν στην τοπική τους συμβουλευτική.
Οι δείκτες που λαμβάνει ο γιατρός με υπερηχογράφημα, χρησιμοποιώντας ένα ειδικό πρόγραμμα υπολογιστή, επεξεργάζονται μαζί με τα αποτελέσματα της αιματολογικής εξέτασης, η οποία καθορίζει τις ορμόνες και τις πρωτεΐνες, το επίπεδο των οποίων μπορεί να μιλήσει για πιθανές παθολογίες στο παιδί και προβλήματα της κύησης.
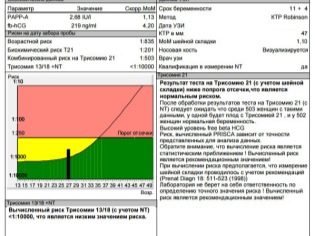
Στο πρώτο τρίμηνο, η περιεκτικότητα της hCG και της PAPP-A καθιερώθηκε στο αίμα, στη δεύτερη, πραγματοποιήθηκε η αποκαλούμενη τριπλή εξέταση - hCG, οιστριόλη, άλφα-φετοπρωτεΐνη.
Το πρόγραμμα «συγκεντρώνει» τα δεδομένα που προέρχονται από δύο πηγές, αναλύει μεμονωμένους κινδύνους - την ηλικία της γυναίκας, την παρουσία κακών συνηθειών και χρόνιων παθήσεων, τα γεγονότα των γενετικών παθολογιών στις οικογένειες της μελλοντικής μητέρας και πατέρα και δίνει ένα αποτέλεσμα που δείχνει πόσο πιθανή είναι αυτή η γυναίκα Σύνδρομο Down, Edwards, Patau και άλλες ανίατες και μοιραίες παθολογίες
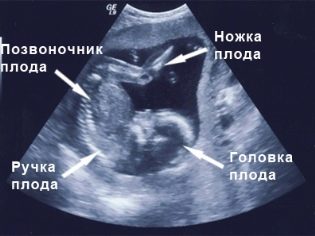
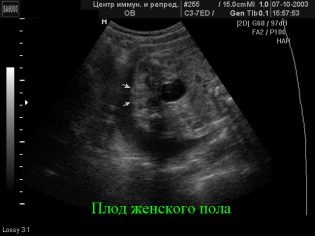
Ο έλεγχος του πρώτου τριμήνου, ο οποίος διαρκεί από την εβδομάδα 10 έως την εβδομάδα 13, θεωρούνται οι πιο ενημερωτικές. Η δεύτερη μελέτη παρέχει πολύ λιγότερες πληροφορίες σχετικά με τους δείκτες γενετικής παθολογίας, αλλά επιτρέπει στην μέλλουσα μητέρα να βλέπει το μωρό της στην οθόνη του σαρωτή υπερήχων, να ανακαλύπτει πώς αναπτύσσεται το μωρό και να καθορίζει το φύλο του μωρού. Είναι στο δεύτερο τρίμηνο ότι το φύλο στο υπερηχογράφημα είναι το πιο εύκολο να προσδιοριστεί.
Το παιδί δεν είναι ακόμη τόσο μεγάλο ώστε να συστέλλεται σε ένα κομμάτι και έτσι να κλείνει την άποψη των οικείων χώρων, αλλά όχι τόσο μικρό ώστε να μην βλέπει τα γεννητικά όργανα που έχουν σχηματιστεί.
Ειδικά χαρακτηριστικά
Ο χρονισμός του δεύτερου σχεδιαζόμενου υπερήχου δεν είναι τόσο σφιχτός όσο στην περίπτωση της πρώτης μελέτης προσυμπτωματικού ελέγχου. Το Υπουργείο Υγείας συνέστησε να διενεργηθεί εξέταση κατά την περίοδο από 18 έως 21 εβδομάδες. Στην πράξη, αυτοί οι όροι μπορούν να μετατοπιστούν τόσο πάνω όσο και κάτω.Συχνά, μια έγκυος γυναίκα εξετάζεται για μια περίοδο 16-17 εβδομάδων, και περιόδους 10-24 εβδομάδων είναι επίσης πολύ συχνές και δημοφιλείς στους μαιευτήρες και τους γυναικολόγους.
Όχι πολύ καιρό πριν, η δεύτερη προγραμματισμένη σάρωση υπερήχων δεν θα μπορούσε να έχει αποσταλεί αν η πρώτη εξέταση έδειξε αποτελέσματα που δεν προκαλούσαν ανησυχία στον θεράποντα γιατρό. Η δεύτερη σάρωση με υπερήχους ήταν υποχρεωτική για τις γυναίκες που διατρέχουν κίνδυνο - έγκυες μετά την ηλικία των 35 ετών, γυναίκες που είχαν ήδη παιδιά με γενετικές παθολογίες και ορισμένες άλλες κατηγορίες μελλοντικών μητέρων. Τώρα η δεύτερη έρευνα διεξάγεται σε όλους, χωρίς εξαίρεση, επομένως δεν πρέπει να ανησυχείτε αν ο γιατρός σας δώσει την κατεύθυνση της δεύτερης εξέτασης ελέγχου.
Ο υπερηχογράφος στο δεύτερο τρίμηνο πραγματοποιείται για να προσδιορίσει:
ο αριθμός των παιδιών (συμβαίνει κατά τη διάρκεια της πρώτης εξέτασης το δεύτερο έμβρυο να μην είναι ορατό και να ανοίγει μόνο για τη δεύτερη εξέταση).
τη θέση των ψίχτων στη μήτρα, το υποτιθέμενο βάρος, το ύψος.
το μέγεθος των άκρων, του κεφαλιού, της κοιλιάς του μωρού ξεχωριστά (η ανάπτυξη κάθε μέρους του σώματος έχει μεγάλη σημασία για τον προσδιορισμό των αναλογιών και των χαρακτηριστικών της ανάπτυξης του μωρού)
ο καρδιακός ρυθμός του παιδιού και η δομή της καρδιάς του.
δομικά χαρακτηριστικά των οστών του προσώπου, στήθος, σπονδυλική στήλη.
δομικά χαρακτηριστικά όλων των σημαντικών εσωτερικών οργάνων - νεφρά, συκώτι, πνεύμονες, εγκέφαλος).
η ποσότητα αμνιακού υγρού (τα ύδατα που περιβάλλουν το παιδί).
ο βαθμός ωριμότητας, το πάχος και η θέση του πλακούντα,
κατάσταση του αυχενικού σωλήνα, τράχηλο, παρουσία ή απουσία τόνου τοιχώματος της μήτρας.
Εάν το φύλο των ψίχουλων δεν είναι ακόμη γνωστό ή οι γονείς έχουν αμφιβολίες για τα αποτελέσματα του πρώτου υπερηχογραφήματος, είναι πλέον καιρός να ζητήσουμε από τον γιατρό το ενδιαφέρον ερώτημα ποιος "ζει σε ένα tum" - ένα αγόρι ή ένα κορίτσι. Αλλά θα πρέπει να γνωρίζετε ότι το πρότυπο πρωτόκολλο εξέτασης δεν περιλαμβάνει το φύλο του παιδιού ο γιατρός έχει το δικαίωμα να αρνηθεί αυτό το αίτημα ή θα πρέπει να πληρώσετε για αυτήν την υπηρεσία. Πολλές διαβουλεύσεις περιελάμβαναν επισήμως τον καθορισμό του φύλου του μωρού στον κατάλογο των πληρωμένων υπηρεσιών.
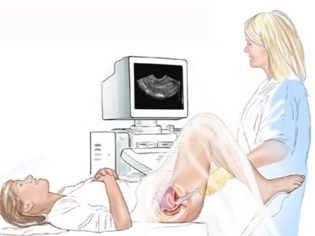
Η διαδικασία της υπερηχογραφικής εξέτασης πραγματοποιείται με transabdominal μέθοδο - μέσω του κοιλιακού τοιχώματος. Ωστόσο, σε ορισμένες περιπτώσεις, ο γιατρός χρησιμοποιεί τη μέθοδο transvaginal. Ο κολπικός αισθητήρας καθιστά ευκολότερο να αποκτήσετε μια σαφέστερη εικόνα του παιδιού, εάν η μητέρα έχει υπερβολικό βάρος, μια πυκνή λιπαρή στοιβάδα στο στομάχι, γεγονός που καθιστά δύσκολη την απεικόνιση μέσω του περιτοναίου. Μερικές φορές χρησιμοποιούνται και οι δύο μέθοδοι έρευνας ταυτόχρονα.
Η διάγνωση διαρκεί περίπου 10 λεπτά ανώδυνη και εντελώς ασφαλής τόσο για τις γυναίκες όσο και για το μωρό της.
Προετοιμασία της μελέτης
Αν πριν από το πρώτο υπερηχογράφημα συνιστούσε η γυναίκα να προετοιμάσει - για να αδειάσει τα έντερα πριν επισκεφθεί το γραφείο του γιατρού, συμπεριλαμβανομένων των συσσωρευμένων αερίων, τότε πριν από το δεύτερο υπερηχογράφημα δεν απαιτείται ειδική προετοιμασία. Εάν ακόμη και στο έντερο υπάρχουν συσσωρεύσεις αερίων, τότε τα αποτελέσματα της υπερηχογραφικής εξέτασης δεν θα έχουν καμία επίπτωση καθόλου. Μεγαλύτερη σε μέγεθος, η μήτρα τραβάει εντερικούς βρόχους στο παρασκήνιο.
Η πλήρωση της ουροδόχου κύστης δεν είναι επίσης απαραίτητη.
Μπορείτε να φάτε τα πάντα πριν από την εξέταση, αλλά λίγο πριν πάτε στο δωμάτιο υπερήχων, μια γυναίκα μπορεί να φάει ένα μικρό μπαρ σοκολάτας. Το μικροσκοπικό άτομο μέσα του θα ανταποκριθεί γρήγορα στο γλυκό και θα αρχίσει να κινείται πιο ενεργά, γεγονός που θα επιτρέψει στον γιατρό να αξιολογήσει και τις κινητικές λειτουργίες του μωρού και να το εξετάσει καλύτερα σε διάφορες προβολές.
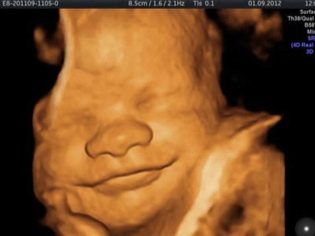
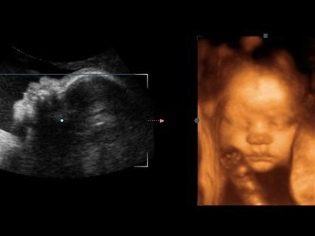
Σε συμφωνία με τον διαγνωστικό για το δεύτερο υπερηχογράφημα, μπορείτε να πάρετε μαζί σας και τον πατέρα του αγέννητου παιδιού. Στην οθόνη του σαρωτή περιμένει κάτι ενδιαφέρον, γιατί τώρα ο καρπός είναι ορατός, μπορείτε να θαυμάσετε το προφίλ του, να δείτε τα χέρια και τα πόδια, τα δάχτυλα, τη μύτη, το στόμα, τις οπές των ματιών, τα γεννητικά όργανα. Αν ο υπερηχογράφος γίνει σε μορφή 3D, τότε οι μελλοντικοί γονείς θα μπορούν ακόμη να δουν ποιο είναι το μικρό παιδί.
Μετά τη διαδικασία, η γυναίκα λαμβάνει ένα πρωτόκολλο δοκιμής στο οποίο βρίσκει πολλές συντμήσεις και αριθμητικές τιμές.Οχι κάθε γιατρός που συμμετέχει στη διαβούλευση έχει την ευκαιρία στη διαδικασία διάγνωσης να πει σε κάθε αναμένουσα μητέρα, που σημαίνει ένα συγκεκριμένο δείκτη, αυτό που λέει. Ως εκ τούτου, να κατανοήσουν το σωρό των αριθμών και των γραμμάτων θα έχουν από μόνα τους. Θα βοηθήσουμε με αυτό.
Αποκωδικοποίηση αποτελεσμάτων
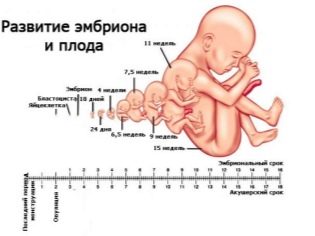
Μέχρι το δεύτερο τρίμηνο, η γυναίκα είχε ήδη μάθει πολύ καλά ότι υπάρχει μια περίοδος που υπολογίζει τον εαυτό της (από τη στιγμή της σύλληψης) και υπάρχει ένας γενικά αποδεκτός μαιευτικός όρος - είναι συνηθισμένο να υπολογίζεται από την πρώτη ημέρα της τελευταίας εμμηνόρροιας. Οι γιατροί της διάγνωσης υπερήχων, καθώς και οι μαιευτήρες και οι γυναικολόγοι χρησιμοποιούν μαιευτικούς όρους, επομένως όλα τα δεδομένα σχετικά με τη συμμόρφωση των παραμέτρων με ορισμένους όρους υποδεικνύονται στον υπολογισμό (ημέρα σύλληψης + περίπου 2 εβδομάδες).
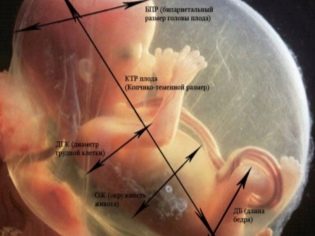
Οι εμβρυομετρικές ενδείξεις του εμβρύου, οι οποίες εξετάζουν το υπερηχογράφημα και περιγράφουν στο πρωτόκολλο, περιλαμβάνουν τα ακόλουθα.
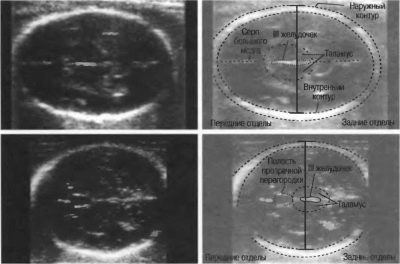
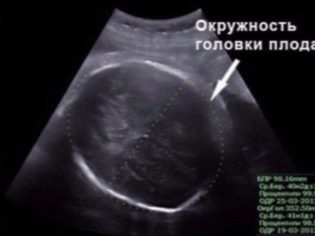
BPR (διμερές μέγεθος)
Αυτή είναι η απόσταση μεταξύ των δύο οστών του οστού. Αυτός ο δείκτης θεωρείται πιο ενημερωτικός για τον προσδιορισμό της ακριβούς διάρκειας της εγκυμοσύνης κατά το δεύτερο τρίμηνο. Εάν δεν τηρήσει την προθεσμία, μπορεί να είναι ένα σύμπτωμα της καθυστερημένης ανάπτυξης των ψίχουλων.
LZR (μετωπικό-ινιακό μέγεθος)
Αυτή η απόσταση είναι ένα τμήμα μεταξύ των δύο οστών του κρανίου - το πρόσθιο και το ινιακό. Αυτός ο δείκτης από μόνο του δεν αξιολογείται ποτέ και δεν λέει τίποτα. Θεωρείται μόνο σε συνδυασμό με το BPR που περιγράφηκε παραπάνω. Μαζί, αυτές οι διαστάσεις δείχνουν την ηλικία κύησης.
Πίνακας BPR και LZR στο δεύτερο τρίμηνο:
Μαιευτικός όρος | Το BPR είναι ο κανόνας mm | BPR- επιτρεπόμενες διακυμάνσεις mm | LZR τον κανόνα mm | LZR - επιτρεπόμενες δονήσεις, mm |
16 εβδομάδες | 34 | 31-37 | 45 | 41-49 |
17 εβδομάδες | 38 | 34-42 | 50 | 46-54 |
18 εβδομάδες | 42 | 37-47 | 54 | 49-59 |
19 εβδομάδες | 45 | 41-69 | 58 | 53-63 |
20 εβδομάδες | 48 | 43-53 | 62 | 56-68 |
21 εβδομάδες | 51 | 46-56 | 66 | 60-72 |
22 εβδομάδες | 54 | 48-60 | 70 | 64-76 |
23 εβδομάδες | 58 | 52-64 | 74 | 67-81 |
24 εβδομάδες | 61 | 55-67 | 78 | 71-85 |
25 εβδομάδες | 64 | 58-70 | 81 | 73-89 |
26 εβδομάδες | 67 | 61-73 | 85 | 77-93 |
27 εβδομάδες | 70 | 64-76 | 88 | 80-96 |
28 εβδομάδες | 73 | 67-79 | 91 | 83-99 |
Εάν το μέγεθος της κεφαλής διαφέρει ελαφρώς από το πρότυπο των δεικτών ελαφρώς, τότε αυτό μπορεί να οφείλεται στα συνταγματικά χαρακτηριστικά του εμβρύου - η μαμά και ο μπαμπάς μπορεί να είναι ιδιοκτήτες μικρών κρανίων. Ωστόσο, εάν ο BPR ή ο LZR υποχωρούν σημαντικά (περισσότερο από 2 εβδομάδες από την πραγματική περίοδο), ο γιατρός μπορεί να έχει ερωτήσεις σχετικά με την ανάπτυξη του παιδιού - είτε υπάρχει αναπτυξιακή καθυστέρηση, εάν το μωρό έχει αρκετά θρεπτικά συστατικά και βιταμίνες.
Η μείωση αυτών των δεικτών είναι συχνά έγκυες γυναίκες οι οποίες, κατά τη διάρκεια της μεταφοράς του μωρού, δεν μπορούσαν να αποχαιρετήσουν τις κακές συνήθειες (αλκοόλ, κάπνισμα), καθώς και κατά τη διάρκεια της εγκυμοσύνης με δίδυμα ή τριάδες. Η αναλογία του BDP προς το υπόλοιπο έμβρυο είναι σημαντική. Εάν η κεφαλή μειωθεί αναλογικά και άλλες διαστάσεις επίσης δεν φτάσουν στο κατώτατο όριο του κανόνα, τότε μπορούμε να μιλήσουμε τόσο για τη συνταγματική ιδιαιτερότητα (λεπτό παιδί) όσο και για τη συμμετρική καθυστέρηση της ανάπτυξης.
Εάν οι άλλες παράμετροι είναι φυσιολογικές και μόνο η κεφαλή μειώνεται, προγραμματίζονται επιπρόσθετες εξετάσεις, συμπεριλαμβανομένου του υπερηχητικού υπερήχου σε δυναμική, προκειμένου να αποκλειστούν οι εγκεφαλικές παθολογίες, η μικροκεφαλία και άλλες ανωμαλίες.
Η υπέρβαση του ανώτερου ορίου των κανονιστικών τιμών, εάν είναι συμμετρική με το υπόλοιπο μέγεθος του μωρού, μπορεί να υποδεικνύει ένα σφάλμα στον υπολογισμό της περιόδου, για παράδειγμα, λόγω της καθυστερημένης ωορρηξίας, μιας τάσης προς ένα μεγάλο έμβρυο. Η ασύμμετρη αύξηση της κεφαλής του μωρού χρειάζεται ξεχωριστή εξέταση, διότι μπορεί να μιλήσει για εγκεφαλικό οίδημα, για άλλες διαταραχές του κεντρικού νευρικού συστήματος που προκάλεσαν οίδημα του εγκεφάλου.
OG (περιφέρεια κεφαλής) και ψυκτικού μέσου (κοιλιακή περιφέρεια)
Το μέγεθος που υποδηλώνει την περιφέρεια της κεφαλής είναι σημαντικό για την αξιολόγηση της ανάπτυξης ενός παιδιού. Η περίοδος κύησης για αυτήν την παράμετρο δεν υπολογίζεται χωριστά, η OG θεωρείται σε σχέση με το BPR και το LZR (κυρίως για την κατανόηση των αναλογιών της κεφαλής). Το κεφάλι του μωρού αυξάνεται πιο ενεργά στο δεύτερο τρίμηνο και επομένως το μέγεθος αυτό αλλάζει ταχύτατα.
Πίνακας καυσαερίων - δεύτερο τρίμηνο (μέσες τιμές και ανοχές):
Μαιευτικός όρος (εβδομάδα) | Τα καυσαέρια - κανονικά, mm | Κάτω όριο κανονικού, mm | Ανώτερο όριο κανονικού, mm |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
Η υπέρβαση του ορίου των καυσαερίων για 2 εβδομάδες ή περισσότερο θα απαιτήσει πρόσθετη εξέταση, καθώς μπορεί να υποδεικνύει υδροκεφαλία. Μια μικρή περίσσεια μπορεί να οφείλεται σε σφάλμα στον υπολογισμό της μαιευτικής περιόδου. Η μείωση του καυσαερίου κάτω από την επιτρεπόμενη ταχύτητα μεγαλύτερη των 2 εβδομάδων υποδηλώνει την ενδομήτρια επιβράδυνση της ανάπτυξης, εάν μειωθούν άλλες παράμετροι του σώματος του παιδιού.
Εάν μόνο το κεφάλι είναι μικρότερο από τον κανόνα, το παιδί θα εξεταστεί για παθολογίες της ανάπτυξης του εγκεφάλου και του κεντρικού νευρικού συστήματος.
Κοιλιακή περίμετρος - μια σημαντική παράμετρος που βοηθά τον γιατρό να διευκρινίσει την κατάσταση του παιδιού σε περίπτωση υποψίας καθυστερημένης ανάπτυξης. Τις περισσότερες φορές στο δεύτερο τρίμηνο υπάρχει μια τέτοια μορφή καθυστέρησης, στην οποία οι αναλογίες του μωρού δεν είναι συμμετρικές. Με άλλα λόγια, όχι όλες οι μετρήσεις μιλούν για μείωση. Σε αυτή την περίπτωση, τα πρότυπα καθυστέρησης συγκρίνονται με την κοιλιακή περιφέρεια για να καταλάβουμε αν υπάρχει παθολογική υστέρηση ή λεπτότητα και μικρό ύψος - ένα κληρονομικό σημάδι ενός συγκεκριμένου παιδιού.
Πίνακας ψυκτικού δεύτερου τριμήνου:
Μαιευτική περίοδος (εβδομάδες) | Ψυκτικό μέσο, mm |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
Ελαφριά υστέρηση πίσω από το μέσο όρο δεν θεωρείται παθολογική, η προσεκτική προσοχή των γιατρών αξίζει μια κατάσταση όπου η περίμετρος της κοιλιάς ψίχουλα πίσω από τον κανόνα περισσότερο από 2 εβδομάδες. Σε αυτή την περίπτωση, η παράμετρος συγκρίνεται με τα BPR, OG, LZR, καθώς και με το μήκος των άκρων του μωρού, και ο ομφάλιος λώρος και ο πλακούντας εξετάζονται για να αποκλειστεί η πείνα από οξυγόνο και η ανεπαρκής διατροφή του παιδιού.
Η απόκλιση αυτής της παραμέτρου μόνη της, εάν όλες οι υπόλοιπες αντιστοιχεί στην περίοδο της κύησης, δεν σημαίνει τίποτα ανησυχητικό, μόνο τα μωρά μεγαλώνουν σπασμωδικά και άνισα στο δεύτερο τρίμηνο.
Είναι πιθανό ότι μετά από μερικές εβδομάδες σε ένα εξαιρετικό υπερηχογράφημα (και θα διοριστεί για να ελέγξει διπλά τα δεδομένα), το "κανονικό" θα αναφερθεί στη στήλη ΕΕ.
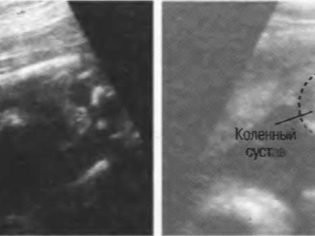
Μήκος οστού
Στο πρωτόκολλο υπερήχων, αυτές οι διαστάσεις υποδεικνύουν τα ακόλουθα: DBK (μήκος μηριαίου οστού), DKG (μήκος οστού κνήμης), DKP (μήκος οστού αντιβραχίου), WPC (μήκος βραχιονίου), DTC (μήκος ρινικού οστού). Όλα αυτά τα οστά είναι ζευγαρωμένα, έτσι διπλές αριθμητικές τιμές θα υποδεικνύονται στο πρωτόκολλο, για παράδειγμα, DBK-17 αριστερά, 17 δεξιά
Το μήκος των άκρων στο δεύτερο τρίμηνο είναι ένας δείκτης γενετικών διαταραχών. Για παράδειγμα, πολλά ανίατα σύνδρομα (Patau, Cornelia de Lange και άλλα) έχουν μειώσει τα άκρα. Αν και για να κρίνουμε τους κανόνες και τις αποκλίσεις τόσο μοναδικά κανείς, βέβαια, δεν θα το κάνει. Οι υποψίες πρέπει να υποστηρίζονται από τα αρνητικά αποτελέσματα του πρώτου διαλογικού ελέγχου, καθώς και βιοχημικές εξετάσεις αίματος.
Συχνά παρατηρούνται αποκλίσεις στο μήκος των ζευγαρωμένων οστών στα κορίτσια, επειδή αναπτύσσονται με διαφορετικό ρυθμό και στις περισσότερες περιπτώσεις έχουν περισσότερες μικροσκοπικές παράμετροι από τα αγόρια και οι πίνακες που χρησιμοποιούνται από τους γιατρούς για την επαλήθευση των δεδομένων υπερήχων καταρτίζονται χωρίς το φύλο.
DBK (μήκος μηρού) στο δεύτερο τρίμηνο:
Μαιευτική περίοδος, εβδομάδες | DBK - μέση τιμή, mm | Κάτω όριο κανονικού, mm | Ανώτερο όριο κανονικού, mm |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
DKG (μήκος των οστών του ποδιού) στο δεύτερο τρίμηνο:
Μαιευτική περίοδος, εβδομάδες | DKG - κανονική, mm | Κάτω κατώτατο όριο κανονικής, mm | Ανώτερο όριο κανονικής, mm |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
Το δωδεκαδάκτυλο (μήκος του βραχιονίου) και το DKP (μήκος οστού αντιβραχίου) στο δεύτερο τρίμηνο:
Μαιευτική περίοδος, εβδομάδες | Humerus - κανονική, mm | Επιτρεπόμενες δονήσεις, mm | Οστό του οστού - κανονικό, mm | Επιτρεπόμενες δονήσεις, mm |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
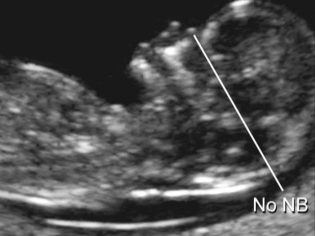
Το μήκος του ρινικού οστού στο δεύτερο τρίμηνο δεν είναι τόσο σημαντικό όσο κατά τη διάρκεια της διάβασης του πρώτου διαλογικού ελέγχου. Δεν μπορεί πλέον να θεωρηθεί ως δείκτης που υποδεικνύει πιθανό σύνδρομο Down σε ένα παιδί. Με τη μέση εγκυμοσύνη, η μύτη του μωρού έχει το μέγεθος και τις αναλογίες που είναι εγγενείς σε αυτό από τη φύση, και αυτό το μέγεθος είναι ατομικό. Σε μερικές διαβουλεύσεις, γιατροί στο δεύτερο υπερηχογράφημα δεν μετρά ούτε καν τα ρινικά οστά, αλλά απλά υποδείξτε στο πρωτόκολλο ότι αυτά τα οστά είναι ορατά ή γράψτε ότι τα οστά της μύτης είναι φυσιολογικά.
Παρ 'όλα αυτά, οι μελλοντικές μητέρες που έχουν αριθμούς στα πρωτόκολλα υπερήχων στη στήλη "ρινικά οστά" θα ενδιαφέρονται να μάθουν πόσο «ντροπαλή» το παιδί τους θα είναι.
Το μέσο μέγεθος των ρινικών οστών του εμβρύου στο δεύτερο τρίμηνο:
Μαιευτική περίοδος, εβδομάδες | Μήκος οστού μύτης - μέσες τιμές | Κάτω όριο κανονικού, mm | Ανώτερο όριο κανονικού, mm |
16-17 εβδομάδες | 5,4 | 3,6 | 7,2 |
18-19 εβδομάδες | 6,6 | 5,2 | 8,0 |
20-21 εβδομάδες | 7,0 | 5,7 | 8,3 |
22-23 εβδομάδες | 7,6 | 6,0 | 9,2 |
24-25 εβδομάδες | 8,5 | 6,9 | 10,1 |
26-27 εβδομάδες | 9,4 | 7,5 | 11,3 |
28-29 εβδομάδες | 10,9 | 8,4 | 13,4 |
Εσωτερικά όργανα, πρόσωπο και εγκέφαλο
Εάν δεν υπάρχουν μεγάλες δυσπλασίες στο μωρό, οι διαγνωστικοί δεν πηγαίνουν πολύ μακριά στην περιγραφή των εσωτερικών οργάνων των ψίχουλων. Στο ληφθέν πρωτόκολλο, η μελλοντική μητέρα θα μπορεί να δει μια απλή λίστα: οι νεφροί είναι ο κανόνας, η καρδιά έχει 4 κάμερες και ούτω καθεξής.
Εάν παρατηρηθούν παθολογίες, ο τύπος ανωμαλίας που ανιχνεύεται θα επισημαίνεται στην αντίστοιχη στήλη, για παράδειγμα, σχηματισμός κύστης ή υποανάπτυξης.
Αξιολογώντας την κατάσταση του εγκεφάλου, οι διαγνωστικοί σημειώνουν το μέγεθος των λοβών, τα περιγράμματα τους, τη δομή των κοιλιών, το μέγεθος της παρεγκεφαλίδας. Οστά προσώπου 5 μηνών έγκυος καλά διαμορφωμένο και ο γιατρός μπορεί εύκολα να εξετάσει τις τροχιές, να τις μετρήσει, να βεβαιωθεί ότι το μωρό έχει αναπτύξει κανονικά τα άνω και κάτω σιαγόνια, καθώς και σημειώσεις, αν υπάρχουν, ρωγμές - το λεγόμενο "στόμα του λύκου" και το σχισμένο χείλος.
Κατά την εξέταση της σπονδυλικής στήλης, ο γιατρός θα αξιολογήσει τη γενική του κατάσταση, θα τον εξετάσει για πιθανές ρωγμές. Στη διάγνωση των πνευμόνων, ο γιατρός θα σημειώσει το βαθμό της ωριμότητάς τους, κατά το δεύτερο τρίμηνο, είναι συνήθως το τρίτο
Τον πλακούντα
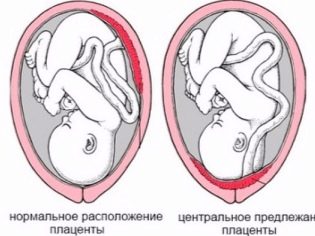
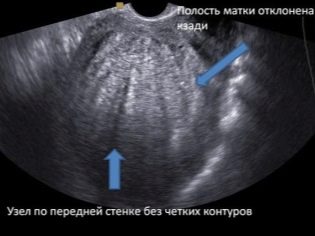
Ιδιαίτερη σημασία έχει η θέση του "τόπου των παιδιών". Η πιο συνηθισμένη θέση βρίσκεται στον οπίσθιο τοίχο, αν και η εμπρόσθια ανάπτυξη δεν θεωρείται ανωμαλία. Η θέση αυτού του προσωρινού οργάνου που τροφοδοτεί το μωρό επηρεάζει την επιλογή της τακτικής του τοκετού. Για παράδειγμα, μια χαμηλή θέση ή τοποθεσία κατά μήκος του πρόσθιου τοιχώματος της μήτρας μπορεί να αποτελεί προϋπόθεση για το διορισμό μιας προγραμματισμένης καισαρικής τομής.
Ο χαμηλός πλακούντας δημιουργείται όταν το "κάθισμα του μωρού" βρίσκεται κάτω από 5,5 εκατοστά από τον εσωτερικό φάρυγγα, αλλά εάν αυτό το προσωρινό όργανο επικαλύπτει τον φάρυγγα, τελικά υποδεικνύεται ότι υπάρχει ένας πλακούντας. Αυτό δεν πρέπει σε καμία περίπτωση να προκαλέσει πανικό σε έγκυο γυναίκα, γιατί καθώς η μήτρα μεγαλώνει, ο πλακούντας μπορεί να αυξηθεί και συχνά αυτό συμβαίνει πιο κοντά στο τέλος της εγκυμοσύνης του παιδιού και επιβεβαιώνεται από μια υπερηχογραφική εξέταση στο τρίτο τρίμηνο.
Εκτός από την τοποθεσία, ο γιατρός αναγνωρίζει το πάχος του "παιδικού χώρου" και ο βαθμός ωριμότητάς του. Ένα κανονικό πάχος για τη μέση εγκυμοσύνη είναι 4,5 εκ. Εάν ο πλακούντας αποδειχθεί παχύτερος, μια πρόσθετη εξέταση ενδείκνυται, αφού μια τέτοια αύξηση στο προσωρινό όργανο μπορεί να υποδεικνύει παθολογικές διεργασίες, όπως για παράδειγμα η ανάπτυξη της σύγκρουσης rhesus της μητέρας και του εμβρύου, , ενδομήτριες λοιμώξεις.
Ο βαθμός ωριμότητας του πλακούντα στο δεύτερο τρίμηνο πρέπει να είναι μηδέν. Εάν ο γιατρός το εκτιμήσει ως το πρώτο, μπορεί να είναι θέμα πρόωρης γήρανσης του "τόπου των παιδιών", απώλεια ορισμένων λειτουργιών του και πιθανός κίνδυνος για το παιδί. Αυτό επίσης αλλάζει το πάχος - ο πλακούντας γίνεται λεπτότερος, συνήθως με πρόωρη γήρανση στη μέση της εγκυμοσύνης, το πάχος του εκτιμάται σε 2 εκατοστά ή λιγότερο.
Μέχρι τις 30 εβδομάδες, ο πλακούντας θα πρέπει ιδανικά να έχει μηδενικό βαθμό ωριμότητας. Από περίπου την εβδομάδα 27 μπορεί να γίνει ο πρώτος και από το 34 ο δεύτερος. Με τη γέννηση, αυτός ο οργανισμός «γερνάει» στον τρίτο βαθμό.
Αμνιακό υγρό (νερό)
Η διαφάνεια, η παρουσία ή απουσία αιωρήματος, καθώς και η ποσότητα νερού που περιβάλλει το παιδί μέσα στην εμβρυϊκή κύστη, έχουν μεγάλη διαγνωστική αξία. Το πρωτόκολλο υπερήχων δείχνει το δείκτη του αμνιακού υγρού, το οποίο δίνει μια ιδέα για το αν η ποσότητα του νερού είναι φυσιολογική. Ο πολυϋδραμνιός και η λειψυδρία μπορεί να υποδηλώνουν ότι το μωρό έχει παθολογίες, έχει εμφανιστεί μόλυνση.Αυτές οι συνθήκες απαιτούν αναγκαστικά την ιατρική παρακολούθηση, την υποστηρικτική θεραπεία και την επιλογή της σωστής τακτικής για την εργασία.
Μέσες τιμές δείκτη αμνιακού υγρού (IAG) στο δεύτερο τρίμηνο:
Μαιευτική περίοδος, εβδομάδες | Πρότυπο IAG, mm | Επιτρεπόμενες δονήσεις, mm |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
Ομφάλιος λώρος
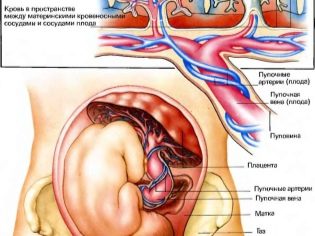
Η μελέτη του ομφάλιου λώρου δίνει μια ιδέα για το πώς το μωρό είναι εφοδιασμένο με οξυγόνο και θρεπτικά στοιχεία, επιπλέον, η παθολογία της δομής του συνδετικού "σχοινιού" μπορεί να υποδεικνύει πιθανές γενετικές παθολογίες στο παιδί.
Συνήθως κανονικό ένα υγιές ομφάλιο λώρο έχει 3 σκάφη, δύο από τα οποία είναι αρτηρίες και μία - μια φλέβα. Είναι γι 'αυτούς μια ανταλλαγή μεταξύ μιας γυναίκας και ενός παιδιού. Η μαμά προμηθεύει το μωρό με τη διατροφή και το οξυγόνο και το μωρό «στέλνει» τα απόβλητα του μεταβολισμού που εξαλείφονται μέσω του σώματος της μητέρας.
Ένας ανεπαρκής αριθμός αγγείων μπορεί να υποδεικνύει μια πιθανή ανάπτυξη ενός συνδρόμου Down σε ένα παιδί, αλλά δεν αποτελεί υποχρεωτικό δείκτη. Μερικές φορές η απουσία μιας αρτηρίας στον ομφάλιο λώρο αντισταθμίζεται από το έργο μιας άλλης αρτηρίας και το παιδί γεννιέται υγιές, αν και με μειωμένο βάρος.
Η παρουσία ενός μόνο αγγείου είναι ένα σημάδι των ανωμαλιών του εμβρύου, και εδώ απαιτείται λεπτομερής γενετική έρευνα και επεμβατική διάγνωση.
Εν κατακλείδι, μια υπερηχογραφική σάρωση, η μέλλουσα μητέρα θα δει τον αριθμό των σκελετών του ομφάλιου λώρου που βρέθηκαν από τον γιατρό, καθώς και μια σημείωση ότι η ροή αίματος μέσα από αυτά είναι φυσιολογική (ή υπάρχει μείωση της ταχύτητάς της).
Μήτρα
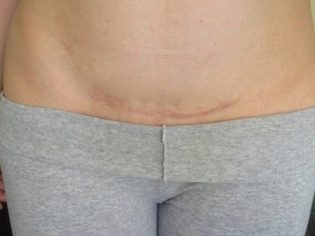
Οι γιατροί σε σάρωση υπερήχων ενδιαφέρονται για το αν μια έγκυος γυναίκα απειλεί τη διακοπή ή την πρόωρη γέννηση. Ως εκ τούτου, εκτιμά την παρουσία ή την απουσία τόνου τοιχώματος της μήτρας. Εάν μια γυναίκα υποβλήθηκε σε καισαρική τομή ή άλλες επεμβάσεις στο αναπαραγωγικό όργανο, φροντίστε να την αξιολογήσετε μετά από μετεγχειρητική ουλή.
Αν όλα είναι εντάξει μαζί του, τότε το πρωτόκολλο υπερήχων υποδεικνύει ότι η ουλή δεν έχει χαρακτηριστικά και επίσης υποδεικνύει το πάχος του ιστού ουλής. Τα χαρακτηριστικά γνωρίσματα περιλαμβάνουν κόγχες, αραίωση της ουλή, δημιουργώντας τον κίνδυνο της ρήξης της μήτρας και του θανάτου του εμβρύου και της μητέρας.
Επιπλέον, περιγράφεται ο τραχήλου της μήτρας, η κατάσταση του τραχήλου της μήτρας. Αυτό υποδεικνύει εάν υπάρχει κίνδυνος αποβολής ή πρόωρης γέννησης.
Τελικό μέρος
Το τελευταίο μέρος του πρωτοκόλλου υποδεικνύει αν τα δεδομένα της εμβρυομετρίας αντιστοιχούν στη μαιευτική περίοδο. Το μέγεθος του φρούτου επιτρέπει τη χρήση διαφόρων τύπων για τον υπολογισμό του εκτιμώμενου βάρους του. Το πραγματικό βάρος μπορεί να διαφέρει από αυτήν την τιμή με ένα αρκετά μεγάλο σφάλμα. Το βάρος υπολογίζεται από το πρόγραμμα που είναι εγκατεστημένο στον σαρωτή υπερήχων. Εάν κατά τη διαβούλευση σας εγκαταστήσει τον εξοπλισμό ενός παλιού δείγματος, ίσως δεν υπάρχει τέτοιο στοιχείο στο πρωτόκολλο.
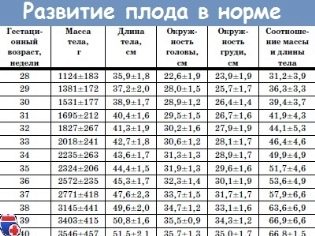
Βάρος εμβρύου (μέσες τιμές) στο δεύτερο τρίμηνο:
16-17 εβδομάδες - 50-75 γραμμάρια.
18-19 εβδομάδες - 160-250 γραμμάρια.
20-21 εβδομάδες - 215-320 γρ.
22-23 εβδομάδες - 410-490 γρ.
24-25 εβδομάδες - 580-690 gr.
26-27 εβδομάδες - 800-910 γρ.
28 εβδομάδων 980-1000 γρ.
Κοινές ερωτήσεις
Μετά από IVF
Για τις γυναίκες που είναι έγκυες με εξωσωματική γονιμοποίηση, η διάγνωση υπερήχων εκτελείται πιο συχνά, έτσι στο δεύτερο τρίμηνο δεν περιμένουν το δεύτερο, αλλά το τέταρτο ή το πέμπτο υπερηχογράφημα. Όσον αφορά αυτές τις μελλοντικές μητέρες, προσπαθούν να διεξάγουν διεξοδικότερα την έρευνα, στο συμπέρασμά τους θα υπάρχουν πληροφορίες που δεν περιλαμβάνονται στην τυποποιημένη διαδικασία - προσδιορισμός της ταχύτητας ροής αίματος στα αγγεία της μήτρας και του πλακούντα. Είναι σημαντικό να καταλάβετε εάν το μωρό αισθάνεται καλά "από ένα δοκιμαστικό σωλήνα."
Στην εγκυμοσύνη, τα δίδυμα (τριπλά)
Σε αυτή την περίπτωση, ο υπέρηχος της δεύτερης διαλογής περιλαμβάνει μια λεπτομερή περιγραφή καθενός από τους καρπούς. Μην φοβάστε το γεγονός ότι οι παράμετροι των παιδιών θα είναι διαφορετικές, διότι δύο ή τρεις άνδρες δεν μπορούν να αναπτυχθούν σύμφωνα με ένα σχέδιο, παρά το γεγονός ότι εκτρέφονται από μία μητέρα.
Αδυναμία καθορισμού του φύλου
Εάν ο γιατρός στο δεύτερο υπερηχογράφημα δεν μπόρεσε να πει στους γονείς των γονέων του μελλοντικού μωρού, αυτό δεν σημαίνει ότι η μελέτη διεξήχθη άσχημα. Αυτό είναι σπάνιο, αλλά είναι πιθανό το μωρό κατά την εποχή της έρευνας πήρε μια άβολη θέση για αναθεώρηση ή γύρισε την πλάτη του στον αισθητήρα.
Σε αυτή την περίπτωση, ο ειδικός δεν μπορεί να εγγυηθεί ένα ακριβές αποτέλεσμα.