Δεύτερη εξέταση κατά τη διάρκεια της εγκυμοσύνης: ημερομηνίες και πρότυπα δεικτών
Κάθε μελλοντική μητέρα θέλει το μωρό της να γεννηθεί υγιές. Ο περιγεννητικός έλεγχος είναι απαραίτητος για να προσδιοριστεί η φύση της πορείας της εγκυμοσύνης και η έγκαιρη καθιέρωση διαφόρων παθολογιών. Αυτό το άρθρο θα σας πει για το λόγο που χρειαζόμαστε μια δεύτερη εξέταση κατά τη διάρκεια της εγκυμοσύνης.
Τι είναι αυτό;
Ο έλεγχος εγκυμοσύνης είναι ένα σύνολο μελετών που απαιτούνται για την έγκαιρη εγκαθίδρυση διαφόρων παραβιάσεων της εμβρυϊκής ενδομήτριας ανάπτυξης. Επίσης με τη βοήθεια αυτών των μελετών μπορεί να προσδιοριστεί με ακρίβεια η κατάσταση της μητέρας. Αξιολόγηση των αποτελεσμάτων των ιατρών που ασχολούνται με διάφορες ειδικότητες.
Για λόγους ευκολίας, οι γιατροί έχουν διαιρέσει ολόκληρη την περίοδο της εγκυμοσύνης σε αρκετές μεγάλες χρονικές περιόδους, οι οποίες ονομάζονται τρίμηνα. Ο καθένας διαρκεί 3 του μήνα. Για να περιγράψει τη διάρκεια της εγκυμοσύνης, οι μαιευτήρες χρησιμοποιούν γιγαντολόγους για εβδομάδες. Σε αυτή την περίπτωση, κάθε τρίμηνο είναι 12 μαιευτικές εβδομάδες.
Η εξέταση σε έγκυες γυναίκες είναι μια πολύ σημαντική διαδικασία που εισήχθη όχι πολύ καιρό πριν. Οι πρώτες συστάσεις σχετικά με την ανάγκη για αυτό έγιναν από τους εκπροσώπους του Υπουργείου Υγείας της Ρωσίας. Σύμφωνα με τους εμπειρογνώμονες του Υπουργείου, η εισαγωγή ενός τέτοιου μέτρου θα πρέπει να έχει θετικό αντίκτυπο στην αρνητική δημογραφική κατάσταση στη χώρα.
Η εξέταση κατά τη διάρκεια της εγκυμοσύνης είναι απαραίτητη για τη μείωση της μητρικής και της βρεφικής θνησιμότητας. Επίσης, χωρίς αυτό το διαγνωστικό συγκρότημα, είναι αδύνατο να φανταστεί κανείς την έγκαιρη προγεννητική διάγνωση διαφόρων γενετικών και χρωμοσωμικών ασθενειών.
Πρέπει να σημειωθεί ότι η εξέταση κατά τη διάρκεια της εγκυμοσύνης πραγματοποιείται σε όλες τις οικονομικά ανεπτυγμένες χώρες. Τα διαφορετικά προγράμματα χρηματοδότησης προκαλούν μόνο τη διαφορά στον κατάλογο που απαιτείται για τη διεξαγωγή της έρευνας. Στη χώρα μας, αυτό το συγκρότημα εξελίσσεται σταδιακά. Για την έγκαιρη ανίχνευση επικίνδυνων γενετικών ασθενειών είναι απαραίτητες πιο προηγμένες διαγνώσεις.
Σε κάθε τρίμηνο της εγκυμοσύνης, ορισμένες παθολογίες προσδιορίζονται αναπτύσσοντας ένα μωρό στη μήτρα με εξέταση. Αυτό οφείλεται σε μεγάλο βαθμό σε μια συγκεκριμένη εμβρυϊκή φυσιολογία. Οι καθημερινά μεταβαλλόμενες ορμόνες μιας εγκύου γυναίκας απαιτούν επίσης μια πιο λεπτομερή προσέγγιση.
Για ολόκληρη την περίοδο της εγκυμοσύνης, οι γιατροί συστήνουν συνήθως τις μέλλουσες μητέρες να υποβληθούν σε 3 προβολές. Σε ορισμένες περιπτώσεις, ο αριθμός τους μπορεί να μειωθεί σε δύο. Αυτό συνήθως συναντάται στην κανονική πορεία της εγκυμοσύνης.
Τι περιλαμβάνει;
Κατά τη δεύτερη εξέταση, οι γιατροί αξιολογούν ένα αρκετά μεγάλο εύρος διαφορετικών δεικτών. Μια έγκυος γυναίκα πρέπει να υποβληθεί σε βιοχημικές εξετάσεις αίματος, καθώς και να υποβληθεί σε υπερηχογράφημα.
Σε ορισμένες περιπτώσεις, κυρίως για ιατρικούς λόγους, το διαγνωστικό συγκρότημα μπορεί να επεκταθεί κάπως.
Σε αυτό το στάδιο της εγκυμοσύνης, οι γιατροί πρέπει να ελέγξουν επίπεδα ορμονών. Τέτοιες μελέτες καθιστούν δυνατή την αποκάλυψη ακόμη και κρυφών ασθενειών που υπήρχαν πριν ή αναπτύχθηκαν στη μητέρα ήδη κατά τη διάρκεια της μεταφοράς του μωρού. Εάν το ορμονικό υπόβαθρο σε μια έγκυο γυναίκα αποκλίνει σημαντικά από τον κανόνα, τότε οι γιατροί μπορούν να συνταγογραφήσουν μια ειδική φαρμακευτική θεραπεία.
Ο προσδιορισμός των γενετικών παθολογιών είναι ένα πολύ σημαντικό στάδιο εξέτασης για το δεύτερο τρίμηνο της εγκυμοσύνης. Αυτή τη στιγμή, η έρευνα είναι αρκετά σημαντική. Ο σκοπός του διαγνωστικού ελέγχου είναι να αποκλείσει από τις εξεταζόμενες γυναίκες που δεν έχουν σημάδια χρωμοσωμικών ασθενειών.
Εάν τα αποτελέσματα των εξετάσεων αποκάλυψαν οποιεσδήποτε ανωμαλίες στο έμβρυο που δεν είναι συμβατές με τη ζωή του, τότε τίθεται το ζήτημα της άμβλωσης.
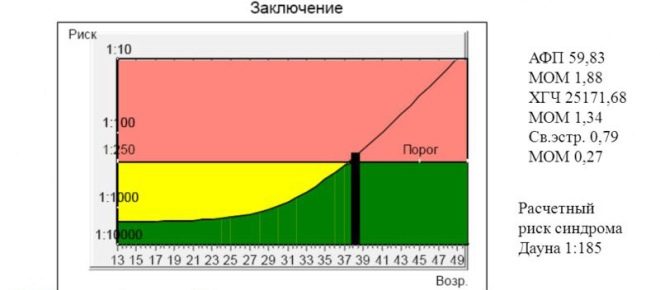
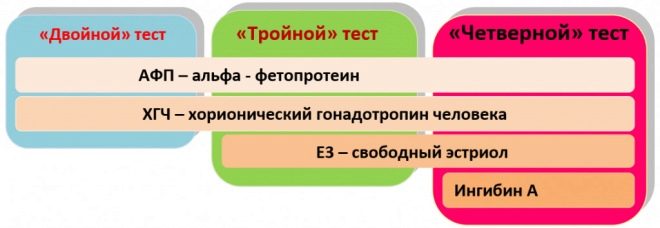
Κατά τη διάρκεια της εξέτασης, οι εμπειρογνώμονες αξιολογούν τόσο βιοχημικές παραμέτρους όσο και υπερήχους. Η εργαστηριακή μέθοδος που χρησιμοποιείται σε μια τέτοια εξέταση συχνά ονομάζεται "τριπλή" από τους γιατρούς. Το γεγονός είναι ότι για τη χρήση του τρεις βασικούς βιοχημικούς δείκτες:
- HCG;
- ελεύθερη οιστριόλη.
- άλφα εμβρυοπρωτεΐνη.
Σε ορισμένες περιπτώσεις ενδέχεται να είναι απαραίτητο να επεκταθεί αυτή η δοκιμή.
Ένας γυναικολόγος μπορεί να συστήσει μια δοκιμασία PCR για 12 μολύνσεις σε μια μελλοντική μητέρα, η οποία είχε οποιαδήποτε μόλυνση ουροποιητικού κατά τη διάρκεια της εγκυμοσύνης. Αυτή η μελέτη θα βοηθήσει στον εντοπισμό όλων των "χαζή" παθολογιών που μπορεί να επιδεινώσουν την πορεία της εγκυμοσύνης.
Για να αποκλειστούν οι έντονες αλλεργικές παθολογίες, ο γιατρός μπορεί επίσης να συστήσει τη δωρεά αίματος για συγκεκριμένα αντισώματα (AT). Αυτές οι πρωτεϊνικές ουσίες μπορούν να σχηματιστούν σε έναν μητρικό οργανισμό σε ορισμένες εμβρυϊκές δομές, οι οποίες μπορεί να είναι αλλεργιογόνα (ΑΗ). Μια τέτοια αναδυόμενη ανοσολογική σύγκρουση μπορεί να προκαλέσει το σχηματισμό διαφόρων παθολογιών.
Επικίνδυνες νόσοι που μπορούν να προκαλέσουν συγγενείς ασθένειες στο έμβρυο, μπορούν επίσης να διαγνωσθούν περαιτέρω κατά τη διάρκεια της εξέτασης. Για το λόγο αυτό, ένας γιατρός που παρατηρεί μια έγκυο μπορεί να συστήσει να δωρίσει αίμα για τον προσδιορισμό του HIV τύπου 1. Πολύ συχνά, αυτή η ανάλυση πραγματοποιείται μαζί με τον ορισμό ειδικών δεικτών ηπατίτιδας Β και C.
Ημερομηνίες
Η δεύτερη εξέταση πραγματοποιείται στο 2ο τρίμηνο της εγκυμοσύνης.
Όλες οι μελέτες που πρότειναν οι μητέρες πηγαίνετε από 16 έως 20 εβδομάδες. Μόνο μερικές εξαιρέσεις επιτρέπονται όταν η προβολή ενδέχεται να καθυστερήσει. Συνήθως συνδέονται με αντενδείξεις για τις γυναίκες να διεξάγουν οποιαδήποτε έρευνα. Τέτοιες καταστάσεις είναι εξαιρετικά σπάνιες στην πρακτική των μαιευτή-γυναικολόγων.
Πολλές μούμιες ενδιαφέρονται για το αν είναι δυνατόν να δωροδοτήσουν αίμα για έρευνα και να υποβληθούν σε σάρωση υπερήχων σε διαφορετικές μέρες. Αυτό δεν απαγορεύεται. Ωστόσο, εξακολουθούν να πρέπει να συζητήσουν τους όρους της επίσκεψης με το γιατρό τους. Πολύ συχνά συμβαίνει ότι ο ίδιος ο γιατρός θα συστήσει συγκεκριμένες ημερομηνίες για την εκτέλεση εργαστηριακών εξετάσεων ή υπερήχων.
Ποιος πρέπει να περάσει;
Η υψηλή μητρική και βρεφική θνησιμότητα στη Ρωσία οφείλεται στο γεγονός ότι οι γιατροί συστήνουν τον έλεγχο κατά τη διάρκεια της εγκυμοσύνης για όλες σχεδόν τις γυναίκες. Ωστόσο, οι ειδικοί ξεχωρίζουν αρκετές «ειδικές» ή κατηγορούμενες κατηγορίες μητέρων που δεν μπορούν να αποφύγουν ένα τέτοιο σύμπλεγμα διαγνωστικών.
Οι ομάδες υψηλού κινδύνου περιλαμβάνουν:
Μελλοντικές μητέρες των οποίων η σύλληψη του μωρού έγινε μετά τα 35α γενέθλιά τους.
Έγκυος με παθολογική πορεία 1 τρίμηνο της εγκυμοσύνης;
Μελλοντικές μητέρες με επιβαρυμένο οικογενειακό ιστορικό ανάπτυξης χρωμοσωμικών ή γενετικών ασθενειών, ειδικά κατά την πρώτη και πλησιέστερη σχέση.
Έγκυες γυναίκες που έχουν υποστεί ιικές ή βακτηριακές λοιμώξεις τις πρώτες εβδομάδες της εγκυμοσύνης.
Μελλοντικές μητέρες που πάσχουν από διαβήτη, ιδιαίτερα επιλογή που εξαρτάται από την ινσουλίνη.
Έγκυες γυναίκες, έχοντας οποιαδήποτε ογκολογική νόσο ή επιβαρυμένο ιστορικό νεοπλασμάτων.
Γυναίκες των οποίων τα προηγούμενα παιδιά έχουν σοβαρές παθολογίες και συγγενείς δυσπλασίες.
Οι έγκυες γυναίκες που είχαν πολλές αυθόρμητες αποβολές ή είχαν πολλές αποβολές πριν από την έναρξη αυτής της εγκυμοσύνης.
Μελλοντικές μητέρες που έχουν διαγνωστεί με ορισμένες ενδομητριχικές ελλείψεις ανάπτυξης με υπερήχους κατά τη διάρκεια ενός διαγνωστικού ελέγχου.
Αν κατά τη διάρκεια των 2 εξετάσεων οι γιατροί αποκαλύψουν εκ νέου ορισμένες παθολογίες, αλλά δεν απαιτείται αποβολή, θα συστήσουν να υποβληθούν σε μια άλλη σειρά τέτοιων μελετών, αλλά στο τρίτο τρίμηνο. Μια τέτοια δυναμική είναι απαραίτητη για να προσδιοριστεί η σοβαρότητα των αναδυόμενων διαταραχών. Εάν αυτή η κατάσταση μπορεί να αλλάξει κάπως με τη βοήθεια της φαρμακευτικής θεραπείας, τότε οι γιατροί θα καταφύγουν σε αυτό.
Σε ορισμένες περιπτώσεις, μπορεί να χρειαστεί να συμβουλευτείτε έναν γενετιστή για να προσδιορίσετε την ανάγκη για την επόμενη εξέταση. Εάν μετά από αυτό ο ιατρός αποκλείσει όλες τις πιθανές ασθένειες, τότε στο τρίτο τρίμηνο, το μέλλον της μητέρας μπορεί να συνιστάται μόνο να υποβληθεί σε υπερηχογράφημα.
Η γενετική διαβούλευση είναι ένα πολύ σημαντικό συστατικό της προγεννητικής εξέτασης. Εάν η μαιευτήρας-γυναικολόγο την συστήσει να πάει, τότε αξίζει να παρακολουθήσετε μια τέτοια υποδοχή.
Προετοιμασία
Η απόκτηση αξιόπιστων αποτελεσμάτων είναι πολύ σημαντική για την κατάλληλη προετοιμασία. Μπορεί να χρειαστούν αρκετές ημέρες μεταξύ της παράδοσης βιοχημικών αναλύσεων και υπερήχων. Σε αυτή την περίπτωση, όλες οι συστάσεις θα πρέπει να ακολουθούνται καθ 'όλη τη διάρκεια της προετοιμασίας για τη δεύτερη εξέταση.
Δίαιτα μείωσης λιπιδίων θα βοηθήσει στην επίτευξη ακριβέστερων αποτελεσμάτων. Η τροφή αυτή αποκλείει εντελώς τα λιπαρά και τηγανητά προϊόντα. Οποιοδήποτε πλούσιο σε χοληστερόλη τροφή είναι επίσης περιορισμένο. Ακολουθήστε αυτή τη διατροφή πρέπει 5-7 ημέρες πριν από την προβολή. Στην περίπτωση αυτή, τα αποτελέσματα της μελέτης θα είναι πιο αξιόπιστα.
Ο περιορισμός της πρωτεΐνης στη διατροφή σας σε μελλοντικές μητέρες δεν αξίζει τον κόπο. Είναι απαραίτητο για την πλήρη ανάπτυξη και ανάπτυξη του εμβρύου. Πριν από τη δοκιμή, θα πρέπει να επιλέξουν ελαφρύτερα πρωτεϊνικά προϊόντα. Αυτά περιλαμβάνουν άπαχο ψάρι και άσπρο ψάρι, άπαχο βόειο κρέας, γαλοπούλα. Τρώτε χοιρινό και αρνί μια εβδομάδα πριν πάτε στο εργαστήριο δεν αξίζει τον κόπο.
Οι μαιευτήρες και οι γυναικολόγοι δεν συνιστούν έγκυες γυναίκες την παραμονή της έρευνας να αλλάξουν σημαντικά το πόσιμο καθεστώς τους. Ειδικά δεν πρέπει να το κάνετε αυτό σε μέλλουσες μητέρες που πάσχουν από διάφορες οδεύσεις. Ο κύριος περιορισμός είναι πριν από τον υπέρηχο.
Σε αυτή την περίπτωση, λίγες ώρες για έρευνα θα πρέπει να περιορίζουν σημαντικά τη χρήση του νερού.
Αμέσως αξίζει να σημειωθεί ότι σε ορισμένες περιπτώσεις μπορεί να είναι απαραίτητο και αντίστροφα, ενεργό πλήρωση της ουροδόχου κύστης. Αυτό είναι συνήθως απαραίτητο για την πραγματοποίηση μιας διεπιστημονικής μελέτης για ορισμένες ιατρικές καταστάσεις. Για να γίνει αυτό, ο γιατρός θα συστήσει το μέλλον μαμά για 1-1,5 ώρες πριν από τη μελέτη για να πιει 3-4 ποτήρια νερό. Συνήθως τέτοιες συστάσεις δίνονται πριν από το υπερηχογράφημα.
2-3 ημέρες πριν από την εξέταση με υπερήχους, οι μελλοντικές μητέρες πρέπει περιορίστε τα φρούτα και τα λαχανικά στο μενού σας. Επίσης, κάτω από τα όσπρια περιορισμού πτώση και όλα τα είδη του λάχανου. Αυτά τα προϊόντα είναι πλούσια σε χοντροειδείς ίνες που αυξάνουν την αέρια και την εντερική περισταλτική. Επίσης, η εμφάνιση αερίων στο έντερο οδηγεί στη χρήση ανθρακούχων αναψυκτικών ή ακόμα και φθορίου.
Όλα αυτά συμβάλλουν στο γεγονός ότι κατά τη διάρκεια του υπερηχογραφήματος το φαινόμενο της αρνητικής ηχούς ενισχύεται. Σε μια τέτοια κατάσταση, ο γιατρός απλά δεν μπορεί να πάρει μια εικόνα υψηλής ποιότητας στην οθόνη της συσκευής υπερήχων.
Οι εξετάσεις αίματος πρέπει να γίνονται το πρωί. Αυτό πρέπει να γίνει αυστηρά με άδειο στομάχι. Οι γιατροί έχουν σημειώσει εδώ και καιρό ότι οι δοκιμές που λαμβάνονται το βράδυ συχνά δεν γίνονται ενημερωτικές. Το βράδυ την παραμονή των εργαστηριακών εξετάσεων θα πρέπει να τρώγονται όσο το δυνατόν πιο εύκολα.Το πρωί μετά το ξύπνημα, δεν μπορείτε να φάτε.
Τα αποτελέσματα των βιοχημικών εξετάσεων εξαρτώνται σε μεγάλο βαθμό από τις επιπτώσεις πολλών παραγόντων. Ακόμα και η κατανάλωση θαλασσινών, εσπεριδοειδών, σοκολάτας και μέλι μπορεί να οδηγήσει σε παραμόρφωση τους. Πολύ συχνά αυτό συμβαίνει σε εκείνες τις περιπτώσεις όπου αυτά τα προϊόντα χρησιμοποιούνται την παραμονή της δοκιμής.
Η άσκηση είναι ένας άλλος πιθανός παράγοντας που θα οδηγήσει σε παραμορφωμένα αποτελέσματα. Ακόμα και ο συνηθισμένος καθαρισμός του διαμερίσματος, τον οποίο θα αρχίσει να κάνει η μελλοντική μαμά την παραμονή του ταξιδιού στο εργαστήριο, μπορεί να οδηγήσει στο γεγονός ότι οι γιατροί βρίσκουν τα αποτελέσματα των δοκιμών ψευδή.
Δεν πρέπει επίσης να παρακολουθήσετε ειδικές τάξεις ή γιόγκα για έγκυες γυναίκες πριν από την προβολή. Είναι καλύτερα να τα αναβάλλετε σε αυτή την περίπτωση για μερικές εβδομάδες. Καθημερινές βόλτες στον καθαρό αέρα θα είναι για τις μελλοντικές μητέρες μια εξαιρετική εναλλακτική λύση στη σωματική άσκηση σε αυτή την περίοδο. Ένας τέτοιος περιπατητής θα προσελκύσει το μελλοντικό μωρό. Κατά τη διάρκεια περιπάτων στον αέρα, μια μεγάλη ποσότητα οξυγόνου εισέρχεται στην κυκλοφορία του αίματος, το οποίο είναι ένα εξαιρετικό προληπτικό μέτρο για την ανάπτυξη της υποξίας του εμβρύου.
Ο αποκλεισμός του ψυχο-συναισθηματικού στρες είναι ένα πολύ σημαντικό βήμα. πριν από την προβολή. Οι γιατροί διαπίστωσαν ότι αν το μέλλον της μητέρας συχνά ανησυχεί ή ανησυχεί κατά τη μεταφορά του μωρού της, ο κίνδυνος εμφάνισης νευρολογικών διαταραχών στο παιδί της αυξάνεται σημαντικά. Η έντονη ψυχοεπιχειρησιακή καταπόνηση μπορεί επίσης να επηρεάσει τη λήψη αξιόπιστων αποτελεσμάτων υπερήχων. Προκαλεί έντονο σπασμό αιμοφόρων αγγείων, που μπορεί να επηρεάσει δυσμενώς την απόδοση της ροής του αίματος από την ουδετεροπλασία.
Πρότυπα και αιτίες δοκιμών
Κάθε απόκλιση από τον κανόνα πρέπει να αξιολογείται από ειδικούς. Αυτό που έχει σημασία είναι η αύξηση και η μείωση αυτών των δεικτών. Η σύνταξη μιας περιεκτικής έκθεσης μετά την εξέταση απαιτεί την υποχρεωτική ερμηνεία όλων των αποτελεσμάτων.
Ο γιατρός δεν θα θέσει ποτέ τη διάγνωση για ένα μόνο αποτέλεσμα βιοχημικής ανάλυσης. Σε ορισμένες περιπτώσεις, είναι αδύνατο να προσδιοριστεί η παθολογία χωρίς υπερηχογράφημα.
HCG
Η χοριακή γοναδοτροπίνη ή η hCG είναι ένα από τα συστατικά της «τριπλής» βιοχημικής δοκιμασίας. Είναι επίσης μια βιολογικά δραστική ουσία που ονομάζεται από την ορμόνη εγκυμοσύνης των γιατρών. Η συγκέντρωσή του σταδιακά αυξάνεται στο 2ο τρίμηνο της εγκυμοσύνης. Μόνο αμέσως πριν από τη γέννηση, πέφτει κάπως.
- Την εβδομάδα 16, ο αριθμός αυτός είναι 10 000-58 000 IUU / ml.
- Την εβδομάδα 17, οι τιμές είναι 8000-57.000 μέλι / ml.
- Την 20η εβδομάδα της εγκυμοσύνης - 1600-49.000 IU / ml.
Αυξημένη
Υψηλά επίπεδα γοναδοτροπίνης στο αίμα βρίσκονται όταν φέρνουν δίδυμα ή τριάδες. Σε αυτή την περίπτωση, οι γιατροί χρησιμοποιούν ακόμη και ειδικούς πίνακες στους οποίους εισάγονται οι κανονικές τιμές αυτής της ορμόνης. Αυξημένα επίπεδα στο αίμα της hCG μπορεί να υποδηλώνουν την παρουσία προεκλαμψίας ή ορισμένων όγκων στη μητέρα. Παρόμοια κατάσταση αναπτύσσεται επίσης και στην περίπτωση που η μέλλουσα μητέρα αναγκάζεται να παίρνει ανοσοκατασταλτικά ή ορμονικά φάρμακα κατά τη διάρκεια της εγκυμοσύνης.
Μειωμένη
Η μειωμένη hCG στο αίμα βρίσκεται σε πολλές παθολογικές καταστάσεις. Η συγκέντρωση της γοναδοτροπίνης μειώνεται σημαντικά με αυξημένο κίνδυνο αποβολής. Η μειωμένη συγκέντρωση hCG στο αίμα υποδηλώνει ενδομήτρια καθυστέρηση εμβρύου ή σύνδρομο Edwards. Κρίσιμο επίπεδο γοναδοτροπίνης συμβαίνει κατά τη διάρκεια του εμβρυϊκού θανάτου ενός παιδιού.
Αλφα εμβρυοπρωτεΐνη
Αυτή η συγκεκριμένη ουσία σχηματίζεται υπό την επίδραση της λειτουργίας του εμβρύου. Κατά τις πρώτες εβδομάδες εμβρυϊκής ανάπτυξης, συντίθεται στο σάκο κρόκου. Στη συνέχεια σχηματίζεται ήδη υπό την επίδραση του ήπατος και στα όργανα του γαστρεντερικού σωλήνα του μωρού.
Η παρουσία αυτής της ουσίας στο αίμα είναι ζωτικής σημασίας. Επιτρέπει στο έμβρυο να παρέχει όλα τα απαραίτητα θρεπτικά συστατικά και προστατεύει επίσης από τις επιθετικές επιδράσεις των οιστρογόνων.Η αλφα-εμβρυοπρωτεΐνη ελαχιστοποιεί τον κίνδυνο ανάπτυξης ανοσολογικής φλεγμονής μεταξύ της μητέρας και του εμβρύου.
Αυτή η ουσία διεισδύει στον μητρικό οργανισμό μέσω του κοινού συστήματος της ροής του αίματος από την ουδετεροπλακουντιακή. Μία μάλλον υψηλή συγκέντρωση άλφα-φετοπρωτεΐνης παρατηρείται επίσης στον πλακούντα.
Κατά τη διάρκεια διαφορετικών περιόδων εγκυμοσύνης, οι δείκτες αυτής της ορμόνης είναι διαφορετικοί. Αυτό οφείλεται στη φυσιολογία της εμβρυϊκής ανάπτυξης.
- Στις 16-18 εβδομάδες εγκυμοσύνης, οι τιμές άλφα-εμβρυοπρωτεΐνης είναι 15-95 U / ml.
- Την εβδομάδα 20, η συγκέντρωση αυτής της ουσίας αλλάζει σε 27-125 U / ml.
Αυξημένη
Τα αυξημένα επίπεδα της άλφα-φετοπρωτεΐνης βρίσκονται όχι μόνο σε παθολογικές καταστάσεις. Η αυξημένη συγκέντρωση αυτής της ορμόνης υποδεικνύει την παρουσία πολλαπλής εγκυμοσύνης. Αυτή η κατάσταση βρίσκεται επίσης στην προεκλαμψία. Αυτή η παθολογία μπορεί να είναι εξαιρετικά επικίνδυνη για την ανάπτυξη πολλαπλών επιπλοκών.
Η αύξηση της άλφα-εμβρυοπρωτεΐνης στο αίμα υποδεικνύει έναν πιθανό σχηματισμό δυσπλασιών. Σε αυτή την περίπτωση, για να αποκλειστούν παθολογίες, απαιτείται σάρωση υπερήχων. Οι γιατροί σημειώνουν ότι υπάρχει αυξημένο επίπεδο αυτής της ορμόνης με διάφορα ελαττώματα και τομή του νευρικού σωλήνα.
Η συγγενής νεφρωσσία των νεφρών στο έμβρυο εκδηλώνεται επίσης με σημαντική αύξηση της άλφα-φετοπρωτεΐνης κατά τη διάρκεια της μέσης εγκυμοσύνης.
Χαμηλό
Τα μειωμένα επίπεδα της άλφα-φετοπρωτεΐνης μπορεί να υποδεικνύουν την πιθανή εξέλιξη ορισμένων γενετικών ελαττωμάτων - σύνδρομο Edwards και σύνδρομο Down. Επίσης, αυτή η κατάσταση μπορεί να είναι ένα πολύ δυσμενή σύμπτωμα της εκδήλωσης μιας "παγωμένης" εγκυμοσύνης. Σε αυτήν την περίπτωση, δυστυχώς, απαιτείται αμβλώσεις, καθώς η περαιτέρω ανάπτυξή της δεν είναι πλέον δυνατή.
Ελεύθερη οιστριόλη
Η αύξηση αυτής της βιολογικώς δραστικής ουσίας λαμβάνει χώρα αμέσως μετά τη σύλληψη. Αυτή η ορμόνη είναι επίσης πολύ ισχυρά συνδεδεμένη με τη γοναδοτροπίνη. Η ουσία αυτή συντίθεται από τον πλακούντα και το ήπαρ του εμβρύου.
Η αυξημένη συγκέντρωση οιστριόλης είναι απαραίτητη για φυσιολογική ροή αίματος-πλακούντα. Επίσης χάρη σε αυτή την ουσία παρέχεται ο απαραίτητος τόνος των αγγείων της μήτρας και του πλακούντα. Η αυξανόμενη συγκέντρωση αυτής της ορμόνης επηρεάζει το σχηματισμό και περαιτέρω εργασία των αγωγών των μαστικών αδένων.
Σε διαφορετικές περιόδους εγκυμοσύνης, οι τιμές αυτού του δείκτη μπορεί να διαφέρουν.
- Την εβδομάδα 16, οι τιμές των ορμονών είναι 5,4-21 nmol / l.
- Μέχρι το τέλος της 18ης εβδομάδας, η συγκέντρωση της ουσίας αλλάζει σε 6.7-26 nmol / l.
Αυξημένη
Αυτή η κατάσταση κατά τη διάρκεια της εγκυμοσύνης μπορεί επίσης να είναι αρκετά φυσιολογική. Αναπτύσσεται στο μέλλον μαμάδες που έχουν δίδυμα ή τριάδες. Σε αυτή την περίπτωση, η συγκέντρωση της ελεύθερης οιστριόλης αυξάνεται σε σχέση με τον κανόνα με συντελεστή 2-3.
Η εγκυμοσύνη από ένα μεγάλο έμβρυο είναι ένας άλλος παράγοντας που μπορεί να οδηγήσει σε αύξηση του ορού μιας δεδομένης ουσίας. Οι διάφορες εμφανιζόμενες παθολογίες της ουροφόρου οδού στο έμβρυο εκδηλώνονται επίσης από την αύξηση της συγκέντρωσης της οιστριόλης. Πολύ συχνά, οι ασθένειες της ουροφόρου οδού ή των νεφρών της μητέρας αποτελούν την κύρια αιτία της εξέλιξης αυτής της κατάστασης σε ένα παιδί.
Χαμηλό
Η χαμηλή οιστριόλη μπορεί να εμφανιστεί σε μια ποικιλία γενετικών ασθενειών, όπως το σύνδρομο Edwards ή η νόσος του Down. Η παθολογία στο έμβρυο, η οποία συνοδεύεται από μείωση της συγκέντρωσης της οιστριόλης, μπορεί επίσης να σχετίζεται με εξασθενημένη ανάπτυξη νευρικού ιστού.
Η μειωμένη ροή του αίματος από την ουδετεροπλαξία εκδηλώνεται επίσης με μείωση της συγκέντρωσης της οιστριόλης στο αίμα. Αυτό το χαρακτηριστικό εκδηλώνεται στην παθολογική πορεία της εγκυμοσύνης. Επίσης, μια αλλαγή στο ορμονικό υπόβαθρο οδηγεί στη λήψη ορισμένων ορμονικών φαρμάκων που πρέπει να λάβει η μέλλουσα μητέρα προκειμένου να θεραπεύσει ταυτόχρονα ασθένειες.
Inhibin A
Η ανάλυση για τον προσδιορισμό της ουσίας αυτής πραγματοποιείται μόνο για ορισμένους ιατρικούς λόγους. Συνήθως χορηγείται σε γυναίκες των οποίων τα προηγούμενα αποτελέσματα των δοκιμών ήταν αναξιόπιστα.Επίσης, αυτή η μελέτη μπορεί να χρησιμοποιηθεί για τη διευκρίνιση της παρουσίας παθολογιών.
Η συγκέντρωση στο αίμα αυτής της ορμόνης αυξάνεται σημαντικά κατά τη διάρκεια της εγκυμοσύνης. Πριν από τη σύλληψη, η ινχιμπίνη Α συνθέτει τις ωοθήκες. Στη συνέχεια, αυτή η λειτουργία αναλαμβάνει ήδη τον πλακούντα του εμβρύου. Αυτή η δοκιμασία χρησιμοποιείται για τον προσδιορισμό διαφόρων συγγενών ελαττωμάτων της ενδομήτριας ανάπτυξης.
Αυξημένη
Αυτός ο βοηθητικός έλεγχος βοηθά στον προσδιορισμό αρκετών διαφορετικών γενετικών ασθενειών ακόμα και στην περίοδο εμβρυϊκής ανάπτυξης. Ορισμένες χρωμοσωμικές παθολογίες εκδηλώνονται επίσης ως αύξηση της ουσίας στον ορό.
Ένα αυξημένο επίπεδο αναστολίνης Α στο αίμα προηγείται μιας πολύ επικίνδυνης κατάστασης - της χοληδόχου κύστης. Συχνά, η εμβρυοπλαστική ανεπάρκεια εκδηλώνεται με την αύξηση αυτού του βιοχημικού δείκτη.
Μειωμένη
Η μειωμένη αναστολή Α εντοπίζεται όταν προφέρεται μια απειλητική έκτρωση. Σε αυτή την περίπτωση, οι γιατροί μπορούν να διατάξουν την επανάληψη αυτής της ανάλυσης. Η απουσία οποιασδήποτε θετικής δυναμικής θα δείξει ότι η εγκυμοσύνη, δυστυχώς, δεν αναπτύσσεται. Σε αυτή την περίπτωση, μπορεί να χρειαστεί να νοσηλευτείτε επειγόντως το μελλοντικό μαμά στο νοσοκομείο για εντατική θεραπεία.
ΜΑΜ
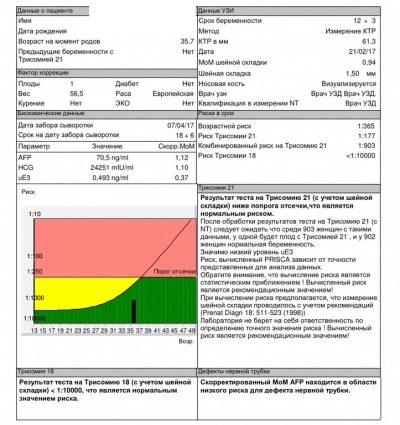
Ο υπολογισμός αυτού του σημαντικού συντελεστή γίνεται με τη χρήση ενός ειδικού προγράμματος υπολογιστή στο οποίο εγγράφονται όλες οι βασικές αρχικές τιμές. Αυτός ο δείκτης μας επιτρέπει να υπολογίσουμε τον κίνδυνο πιθανών αποκλίσεων της ενδομήτριας ανάπτυξης σε σχέση με τις κανονικές τιμές.
Η κανονική απόδοση αυτού του κριτηρίου είναι 0,5-2,5 MoM.
Γιατί είναι;
Ημερομηνίες υπερηχογραφική εξέταση πέφτουν στην 20-22 εβδομάδα της εγκυμοσύνης. Οι γιατροί λένε ότι υπερήχων τάξη εμπειρογνωμόνων μπορεί να πραγματοποιηθεί πολύ αργότερα - στις 22-24 εβδομάδες. Είναι καλύτερο οι μελέτες αυτές να διεξάγονται από έμπειρους και εξειδικευμένους επαγγελματίες με σημαντική κλινική εμπειρία με έγκυες γυναίκες.
Ο δεύτερος έλεγχος πραγματοποιείται κυρίως δια-κοιλιακό τρόπο. Για να αποκτηθεί μια εικόνα στην περίπτωση αυτή, χρησιμοποιείται ένας υπερηχητικός αισθητήρας, με τον οποίο ο γιατρός οδηγεί το δέρμα της κοιλιάς της μελλοντικής μαμάς.
Ο μεταγραφικός υπερηχογράφος στο δεύτερο τρίμηνο της εγκυμοσύνης πρακτικά δεν εκτελείται.
Για να αποκτήσετε μια καλή εικόνα στην οθόνη της συσκευής υπερήχων, χρησιμοποιείται ένα ειδικό διαφανές πήκτωμα. Εφαρμόζεται στο δέρμα της κοιλιάς πριν από τη διαδικασία. Αυτό το πήκτωμα βελτιώνει τις ανακλαστικές ιδιότητες των υπερηχητικών κυμάτων. Η χρήση του δεν μπορεί να προκαλέσει την ανάπτυξη αλλεργικών συνθηκών ή να βλάψει με κάποιο τρόπο το μελλοντικό μωρό.
Με τη βοήθεια του υπερήχου αυτή τη στιγμή της εγκυμοσύνης, μπορείτε να καθορίσετε τα κύρια ζωτικά όργανα του εμβρύου. Οι ειδικοί, διεξάγοντας έρευνα, καθορίζουν το μέγεθος του ήπατος, της χοληδόχου κύστης και των εντέρων. Η εξέταση του εγκεφάλου και των βασικών του δομών παίζει πολύ σημαντικό ρόλο στη διάγνωση πολλών παθολογιών.
Κατά το δεύτερο τρίμηνο της εγκυμοσύνης, οι γιατροί καθορίζουν επίσης περιφέρεια του θώρακα και της κοιλιάς. Οι ανωμαλίες αυτών των δεικτών υποδεικνύουν διάφορες παθολογίες που έχουν προκύψει στο έμβρυο. Επίσης, για να αξιολογήσει την ανάπτυξη του μωρού, οι γιατροί καθορίζουν το μέγεθος ορισμένων σωληνοειδών οστών. Η απουσία κάποιων οστικών σχηματισμών σε αυτό το στάδιο ενδομήτριας ανάπτυξης μπορεί να υποδεικνύει πολύ σοβαρές παθολογίες.
Αξιολόγηση των οστών του προσώπου του προσώπου παίζει πολύ σημαντικό ρόλο στη διάγνωση πολλών ασθενειών. Για να γίνει αυτό, ένας ειδικός υπερήχων εξετάζει λεπτομερώς το μετωπιαίο οστό, τις οπές των ματιών, την περιοχή του ρινοαγγειακού τριγώνου. Η αρχιτεκτονική προσώπου εκτιμάται τόσο εμπρός όσο και προφίλ.
Ορισμός παθολογίες του καρδιαγγειακού συστήματος πολύ σημαντικό σε αυτό το στάδιο. Σε αυτή την περίοδο ανάπτυξης, το μωρό έχει ήδη καρδιακό ρυθμό. Οι έμπειροι ειδικοί υπερήχων μπορούν να αναγνωρίσουν και να αναπτύξουν καρδιακές ατέλειες. Για να προσδιοριστεί η αναφυλαξία (ανώμαλη ροή αίματος), η μελέτη πραγματοποιείται χρησιμοποιώντας το Doppler.
Οι εμβρυϊκές μεμβράνες είναι πολύ σημαντικά ανατομικά στοιχεία που αξιολογούνται επίσης κατά τη διάρκεια μιας τέτοιας εξέτασης. Στο δεύτερο τρίμηνο της εγκυμοσύνης προσδιορίζονται οι βασικές παράμετροι του πλακούντα. Για να γίνει αυτό, καθορίστε το πάχος, τον όγκο του, καθώς και τα αιμοφόρα αγγεία που τροφοδοτούν το όργανο.
Όγκος αμνιακού υγρού - ένα σημαντικό κριτήριο για την ανίχνευση υπερήχων. Η υπέρβαση αυτού του δείκτη σε σχέση με την κανονική τιμή είναι συνέπεια του υψηλού νερού. Μια ανεπαρκής ποσότητα αμνιακού υγρού δεικνύει έλλειψη νερού. Και οι δύο αυτές παθολογικές καταστάσεις είναι εξαιρετικά δυσμενείς για την ανάπτυξη του εμβρύου.
Εσωτερικά γεννητικά όργανα οι έγκυες γυναίκες αξιολογούνται επίσης κατά τη διάρκεια της εξέτασης. Είναι ιδιαίτερα απαραίτητο να διεξαχθεί μια τέτοια έρευνα εάν το μέλλον της μητέρας έχει οποιεσδήποτε παθολογίες του αναπαραγωγικού συστήματος. Σε αυτή την περίπτωση, περιγράφει όχι μόνο το εσωτερικό στρώμα της μήτρας, αλλά και τα εξαρτήματά της, καθώς και τις ωοθήκες.
Φαιτομετρία - Αυτή είναι η βασική μελέτη που περιλαμβάνεται στην εξέταση. Σας επιτρέπει να καθορίσετε το μέγεθος του εμβρύου, καθώς και τα κύρια συστατικά του σώματος του. Για να αξιολογήσουν τα αποτελέσματα που έχουν επιτευχθεί, οι γιατροί εφαρμόζουν ορισμένα πρότυπα. Ο συνδυασμός όλων των σημείων θα βοηθήσει τον γιατρό να εντοπίσει τις παθολογίες που έχουν αναπτυχθεί στο έμβρυο κατά τη διάρκεια της προγεννητικής ανάπτυξής του.
Κατά τη διάρκεια της εξέτασης υπερήχων, πρέπει να προσδιοριστεί η ωριμότητα των πνευμόνων. Ένας πεπειραμένος ειδικός διαγνώσεων υπερήχων μπορεί επίσης να καθορίσει την παρουσία διαρθρωτικών παθολογιών των νεφρών και του ουροποιητικού συστήματος.
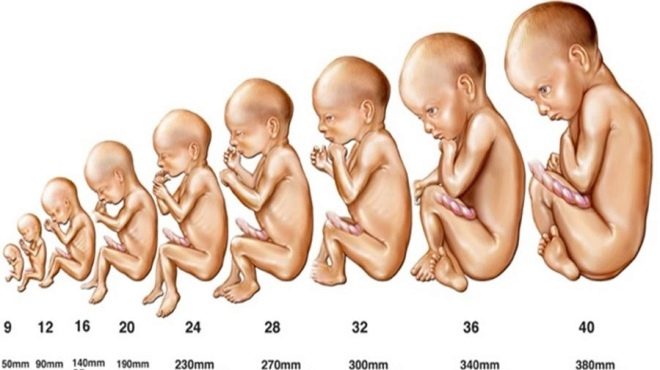
Αξιολόγηση της ανάπτυξης και ανάπτυξης του εμβρύου την εβδομάδα 16 εφαρμόζονται ορισμένοι μέσοι όροι.
- Ένα έμβρυο 16 εβδομάδων θα πρέπει να ζυγίζει περίπου 100 γραμμάρια.
- Το μήκος του είναι 11,5-12 cm.
- Η κοιλιακή περιφέρεια είναι 10,2 cm και η κεφαλή είναι 12,4 cm.
- Το μέγεθος δυαδικού μεγέθους είναι 30-37 mm.
- Το μήκος του μηριαίου οστού σε ένα έμβρυο 16 εβδομάδων είναι συνήθως 1,7-2,3 cm, και τα οστά του αντιβραχίου - 13-18 mm.
- Το μήκος του σπόρου του ποδιού είναι 2,0 cm.
- Ο όγκος του αμνιακού υγρού σε αυτή την περίοδο ενδομήτριας ανάπτυξης είναι 80-200 ml.
Επίσης αξιολογούνται δείκτες 20 εβδομάδες κύησης. Μέχρι αυτή τη στιγμή, το μωρό μεγαλώνει ήδη σημαντικά.
- Το βάρος του εμβρύου σε αυτό το στάδιο της ανάπτυξής του είναι 300 γραμμάρια.
- Το μήκος του σώματος δεν υπερβαίνει τα 16,5 cm.
- Ενδείξεις κοιλιακής περιφέρειας ταυτόχρονα μπορεί να κυμαίνονται από 125 έως 165 mm και οι κεφαλές από 155 έως 186 mm.
- Το μέγεθος του αμφιβληστροειδούς είναι 43-53 mm.
- Το μήκος του μηριαίου οστού είναι 36-37 mm και ο ώμος είναι έως 34 mm.
- Τα οστά του αντιβραχίου ανέρχονται στα 5 cm.
- Σε αυτήν την περίοδο της εγκυμοσύνης, το πάχος του πλακούντα είναι 16,5-28,5 mm.
- Ο δείκτης αμνιακού υγρού είναι 93-130 mm.
Κατά τη διάρκεια του δεύτερου τριμήνου, το μέγεθος του εγκεφάλου εκτιμάται αναγκαστικά. Σε ένα έμβρυο 16 εβδομάδων, η παρεγκεφαλίδα είναι 13-15 mm. Επίσης καθορίζεται από το μέγεθος των πλευρικών κοιλιών και των δεξαμενών του εγκεφάλου. Αυτή τη στιγμή είναι 10-11 mm.
Ποια παθολογία καθορίζει το υπερηχογράφημα;
Οι παθολογίες του εγκεφάλου είναι ίσως οι πιο σοβαρές. Την εβδομάδα 16, ο υδροκεφαλός είναι ήδη πολύ καλά εκδηλωμένος. Με αυτή την παθολογία προσδιορίζεται από την περίσσεια εγκεφαλονωτιαίου υγρού. Οι έμπειροι επαγγελματίες μπορούν καθορίστε αυτήν την κατάσταση ήδη στις 11-12 εβδομάδες της εγκυμοσύνης. Εάν αυτή η παθολογία συνεχίσει να εξελίσσεται, μπορεί να οδηγήσει στην ανάγκη για έκτρωση.
Η κήλη του εγκεφάλου ή της εγκεφαλονοειδοκήλης είναι μια πολύ επικίνδυνη εκδήλωση, η οποία επίσης διαγνωρίζεται εύκολα κατά τη διάρκεια του δεύτερου διαγνωστικού ελέγχου. Αυτή η παθολογική κατάσταση έρχεται αρκετά συχνά. Για την εξάλειψη αυτής της παθολογίας απαιτείται ο υποχρεωτικός διορισμός της θεραπείας. Για να αξιολογήσετε την πορεία της εγκυμοσύνης στο μέλλον, θα εκτελούνται αρκετές διαδοχικές υπερηχογραφίες.
Η αναισθησία είναι μια παθολογική κατάσταση στην οποία ο εγκέφαλος δεν έχει σχηματιστεί στο έμβρυο. Σε αυτή την περίπτωση, δυστυχώς, η εγκυμοσύνη δεν μπορεί να αναπτυχθεί. Σε αυτή την κατάσταση, οι γιατροί μπορεί να συστήσουν να διακόψουν την ανάπτυξη της εγκυμοσύνης.
Οι καρδιακές παθολογίες απαιτούν υποχρεωτική διάγνωση. Ορισμένες από αυτές τις ασθένειες απαιτούν υποχρεωτική χειρουργική αγωγή αμέσως μετά τη γέννηση του μωρού. Για την ανίχνευση της βλάβης της λειτουργίας βαλβίδας, χρησιμοποιούνται μερικές λειτουργίες υπερήχων ταυτόχρονα. Η παρουσία της παλινδρόμησης στην καρδιά είναι ένα έντονο σημάδι μιας αναπτυσσόμενης καρδιακής ανεπάρκειας.
Οι ανωμαλίες του νευρικού συστήματος συχνά οδηγούν στην ανάπτυξη νευρολογικών διαταραχών σε ένα παιδί μετά τη γέννηση. Ορισμένες από αυτές συνοδεύονται επίσης από το σχηματισμό ψυχικών διαταραχών. Αποτυχία του νευρικού σωλήνα - μια πολύ επικίνδυνη παθολογία, η οποία μπορεί να εντοπιστεί μέσω υπερήχων.
Η παθολογία των αγγείων της μήτρας και του πλακούντα οδηγεί στον σχηματισμό ανεπάρκειας του πλακούντα. Η μακρά πορεία αυτής της παθολογίας μπορεί να οδηγήσει σε αυθόρμητη αποβολή ή στην ανάπτυξη στο παιδί διαφόρων διαταραχών εμβρυϊκής ανάπτυξης. Μια παρατεταμένη πορεία ανεπάρκειας του πλακούντα συχνά οδηγεί στην ανάπτυξη της επίμονης υποξίας του εμβρύου.
Οι έμπειροι ειδικοί υπερήχων μπορούν επίσης να αποκαλύψουν πολλές ορθοπεδικές παθολογίες. Αυτά καθορίζονται από το βασικό μήκος των άκρων των ποδιών, του αντιβραχίου και των μηρών. Εάν η περιφέρεια κοιλίας του εμβρύου είναι πολύ μεγαλύτερη από το κεφάλι, τότε αυτό το σημάδι μπορεί να είναι εξαιρετικά δυσμενές. Μπορεί να υποδεικνύει ότι το παιδί έχει παθολογική συσσώρευση υγρού (ασκίτη) στην κοιλιακή κοιλότητα. Αυτή η κατάσταση μπορεί να αναπτυχθεί με σοβαρές ηπατικές παθολογίες ή όγκους του αιματοποιητικού συστήματος.
Η μείωση του μήκους των κύριων οστών μπορεί να υποδεικνύει μερικές γενετικές ασθένειες. Έτσι εκδηλώνονται ορισμένες χρωμοσωμικές παθολογίες, συμπεριλαμβανομένου του συνδρόμου Down. Σε αυτή την περίπτωση, απαιτείται υποχρεωτική σύγκριση των αποτελεσμάτων του υπερήχου με βιοχημικές αναλύσεις. Επίσης, σε αυτή την περίπτωση, είναι απαραίτητη η διαβούλευση με την οικογενειακή γενετική.